ステージⅣの肺がんと診断されました。薬物療法について教えてください
滋賀県立総合病院
呼吸器内科 外来化学療法センター 呼吸器外科
滋賀県守山市守山

ステージIVの肺がんとは脳や骨などの別の臓器、反対側の肺、胸膜や心膜に転移している状態で、手術や根治的放射線治療の適応にはなりません。
どんな薬物療法があるの?
薬物療法は点滴や内服により、がんの増殖や成長を抑える治療で、転移にも効果を期待できます。大きく分けて以下の3種類の薬があり、肺がんの種類や進行度、体の状態などによって検討します。
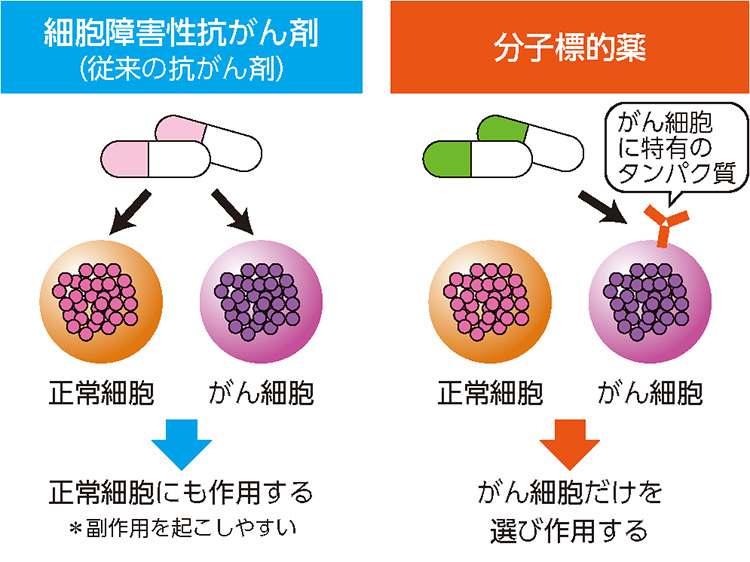
1.細胞障害性抗がん剤
従来からの抗がん剤で、これを用いた治療は化学療法と呼ばれ、がん細胞が分裂して増えること(増殖)を抑えて攻撃します。がん以外の増殖する正常な細胞(白血球など)にも影響します。
2.分子標的薬(ぶんしひょうてきやく)
がん細胞が持つ特定のタンパク質を標的にして攻撃します。がん以外の正常細胞の増殖には影響が少なく(図)、特有の副作用として皮膚病変などがありますが、多くは軽症です。
3.免疫チェックポイント阻害薬
免疫ががん細胞を攻撃する力を保つ薬です。詳しくは免疫療法(「免疫力を利用した新たながん治療――がん免疫療法!」)を参照してください。
薬が効くか調べることができるの?
非小細胞肺(ひしょうさいぼうはい)がんの場合、がんの組織を採取する検査(生検)の後に、次の手順で薬の有効性を事前に調べられます。一方、小細胞肺がんではそのような検査が現時点ではありません。
1.分子標的薬が有効かどうか
がん細胞が増殖するため、重要なタンパク質を作る遺伝子(ドライバー遺伝子)に変化(変異や転座(*1))を起こしている場合があり、これを調べる検査をコンパニオン診断と呼び、陽性ならこれを標的とした分子標的薬が使用できます。これまでは1つずつの検査が必要でしたが、最近では複数を一度に解析するコンパニオン診断システムが利用可能です。分子標的薬が使用できるドライバー遺伝子には、EGFR(イージーエフアール)遺伝子、ALK(アルク)融合遺伝子、ROS1(ロスワン)融合遺伝子などがあります。
*1転座:染色体異常の一種。染色体の一部が正常の位置から別の位置やほかの染色体へ移動する現象
2.免疫チェックポイント阻害薬が有効かどうか
がん細胞の表面に、がん免疫にブレーキをかけるアンテナ(PD-L1(ピーディーエルワン)タンパク)がどの程度出ている(発現している)かを確認し、特に50%以上出ている場合は免疫チェックポイント阻害薬の効果が期待できます。
3.以上の2つとも期待できない場合は、次項「3」になります
どのように薬を選ぶの?
非小細胞肺がんと小細胞肺がんでは治療薬が異なります。
非小細胞肺がん(表)
| ドライバー遺伝子の変異や転座 | PD-L1 発現が50%以上 | 一次治療 | 二次治療以降 | |
|---|---|---|---|---|
| + | - | 分子標的薬 | 抗がん剤 | 抗がん剤 免疫チェックポイント阻害薬 |
| - | + | ペムブロリズマブ単剤 抗がん剤 + 免疫チェックポイント阻害薬 |
抗がん剤 免疫チェックポイント阻害薬(未使用の場合) |
|
| - | - | 抗がん剤 + 免疫チェックポイント阻害薬 | 抗がん剤 免疫チェックポイント阻害薬(未使用の場合) |
|
1.ドライバー遺伝子に変異や転座がある場合
分子標的薬であるチロシンキナーゼ阻害薬を使用します。例えば、EGFR遺伝子変異陽性の場合はオシメルチニブ、ALK融合遺伝子陽性の場合はアレクチニブ、ROS1融合遺伝子陽性の場合はクリゾチニブなどが勧められます。
2.がん細胞の50%以上にPD-L1が発現している場合
免疫チェックポイント阻害薬のペムブロリズマブ単剤、抗がん剤と免疫チェックポイント阻害薬のペムブロリズマブまたはアテゾリズマブ併用療法などが勧められます。
3.以上の2つとも期待できない場合
ドライバー遺伝子の変異や転座が確認されず、PD-L1の発現がないか低い場合は、抗がん剤と免疫チェックポイント阻害薬の併用療法などが勧められます。抗がん剤と分子標的薬である血管新生阻害薬のベバシズマブまたはラムシルマブを併用することがあります。
最近、免疫チェックポイント阻害薬のニボルマブとイピリムマブの併用療法が認められました。
小細胞肺がん
分子標的薬の適応はなく、従来通り抗がん剤が中心ですが、最近、進展型(*2)で初回治療のみ、抗がん剤と免疫チェックポイント阻害薬のアテゾリズマブまたはデュルバルマブの併用療法が認められました。
*2進展型:放射線を照射できる範囲を越えて、がんが広がっていること
肺がんの組織型や遺伝子などの変化に応じて、薬物療法を選択する個別化医療の時代となりました。
がんの組織を採取する検査(生検)が重要で、それぞれの治療に特徴的な副作用がありますので、十分に理解した上で検査や治療を受けてください。
更新:2024.10.04
