胃がんについて
済生会吹田病院
消化器外科
大阪府吹田市川園町
胃がんの症状と診断
胃がんは日本全体では、一昔前の同年代の人々と比べると、人口10万人当たりのかかる率(罹患率(りかんりつ))は男女とも大きく減ってきていますが、高齢化による増加分があり、胃がんにかかる人の全体数は横ばいです。男性はおよそ9人に1人、女性はおよそ18人に1人が、一生のうちに胃がんと診断されています。胃がんは、早い段階では自覚症状がほとんどなく、検査をしなければ確定診断はできません。症状(胃の痛み、吐き気、食欲不振など)があればもちろんですが、症状がなくても胃カメラでの検査を受けることをお勧めします。診断や治療の進歩により、胃がんは治りやすいがんの1つとなっていますが、ある境界を超えるとまだまだ恐ろしい病気です。
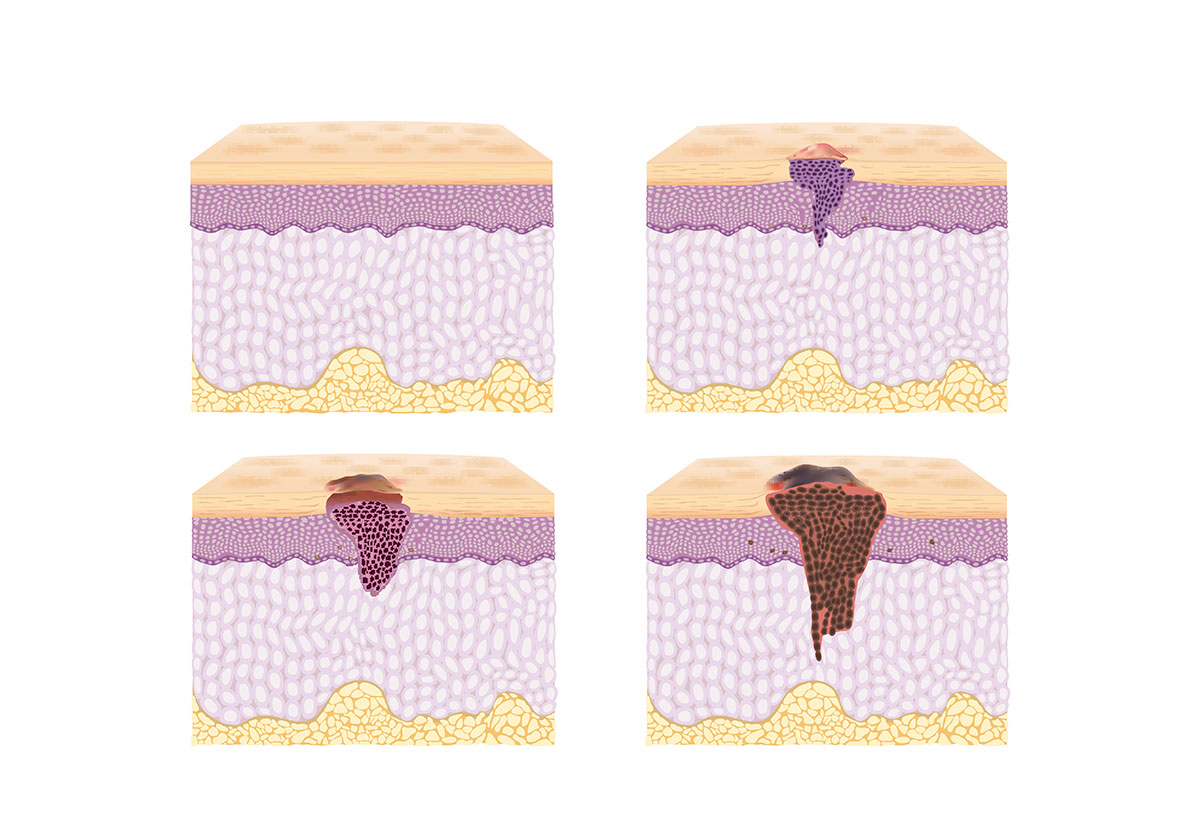
胃がんは胃壁の内側にある粘膜に発生し、胃壁の中を徐々に深く進みます(図1)。がんが胃壁の外側に向かって深く進むにしたがって、転移することが多くなります。がん細胞は、リンパ液や血液の流れに乗ってほかの場所に移動し、そこで増殖することもあります。これを転移といいます。最も多い胃がんの転移は「リンパ節転移」で、リンパ液の流れの関所のような「リンパ節」で増殖します。
診断する上で重要な検査は、内視鏡検査です。小型のカメラを装着した細い管を口または鼻から挿入し、食道、胃、十二指腸を直接観察します。内視鏡を挿入する痛みを軽減するための麻酔薬も使用でき、また希望者には鼻から挿入する経鼻内視鏡も行っています。
もう1つ重要な検査は、CT検査です。胸からお腹(なか)で、遠くの臓器(肺や肝臓など)に転移していないか全体的な状況を確認することができます。これらは、手術できるかどうかの判断材料になります。
胃がん治療
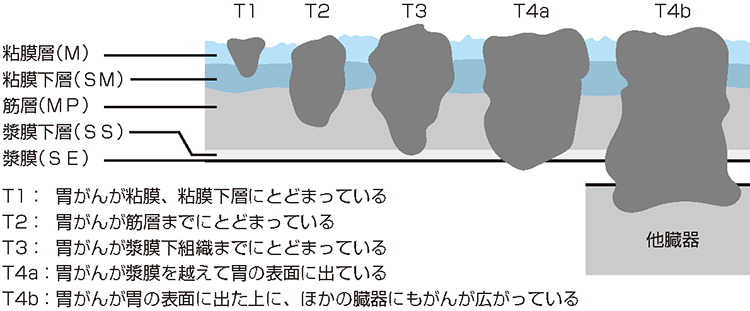
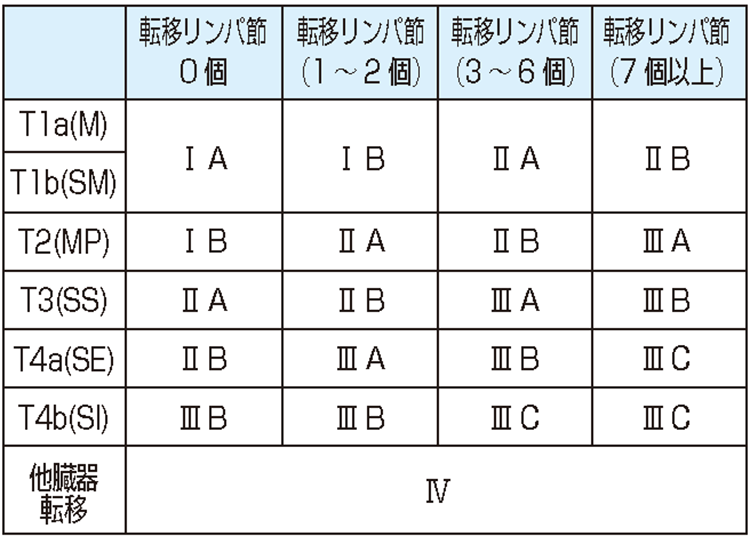
胃がんの治療は、内視鏡治療、手術(外科治療)、薬物療法(化学療法)の3つが中心になり、胃癌ガイドラインに基づいて「病期(ステージ)」(図2)を決定し治療を行っています。
当院は消化器・肝臓病センターを設置し、内科、外科が協力し個々の患者さんに最適な治療を選択しています。
内視鏡治療
おとなしいタイプのがん細胞の場合で、病変が浅く、リンパ節に転移している可能性が極めて小さいとき(早期がん)には、内視鏡を用いて胃がんを切除します。
手術(外科治療)
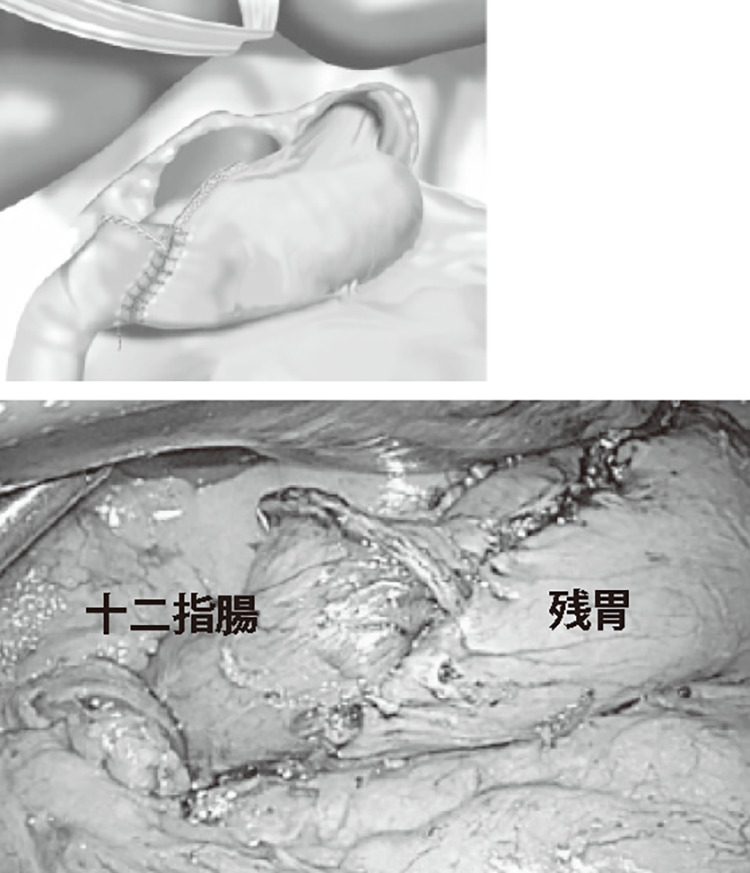
内視鏡治療が困難な症例は、手術が最も有効で標準的な治療です。病変を中心として余裕を持った切除と、切除したあと食事の通路を再建すると同時に、決まった範囲(最も転移しやすい部分)のリンパ節を取り除きます。胃の切除の範囲は、胃の出口を切除する幽門側胃切除(ゆうもんがわいせつじょ)、すべてを切除する胃全摘が中心とされ、早期の病変の場合はオプションとして縮小手術も行います。がんのある場所や、病期(ステージ)の両面から切除する範囲を決定します。手術には、お腹を大きく開ける開腹手術と小さな傷で行える腹腔鏡手術(ふくくうきょうしゅじゅつ)があります。腹腔鏡下での胃切除は、早期がんから一部の進行がんを対象としています。
腹腔鏡手術とは、腹部に小さい穴を数か所開けて、専用のカメラや器具で行う方法です。通常の開腹手術に比べて、同等の切除、再建が行える上、手術直後の痛みの差は歴然で体への負担が少なく、手術後の回復が早いことが期待されているため、手術件数は増加しています。
当院では2006年から開始しており、2017年には胃がん患者さんの75%に腹腔鏡手術を行いました。術後の平均入院期間は幽門側胃切除で9日、胃全摘で10日です(図3)。
化学療法
胃がんの化学療法には、ステージによっては根治(こんち)手術と組み合わせて行われる補助化学療法(約1年)と、手術による治癒が難しい状況で延命や症状のコントロール目的で行われる化学療法があります。
これらの診断から治療までを、内科、外科、放射線科と合同でカンファレンスを行い、総合的に診断し治療方針を決定しています。
更新:2024.10.07
