大腸がん/外科治療の最前線
山梨大学医学部附属病院
消化器外科、 乳腺・ 内分泌外科
山梨県中央市下河東

大腸がんとは?
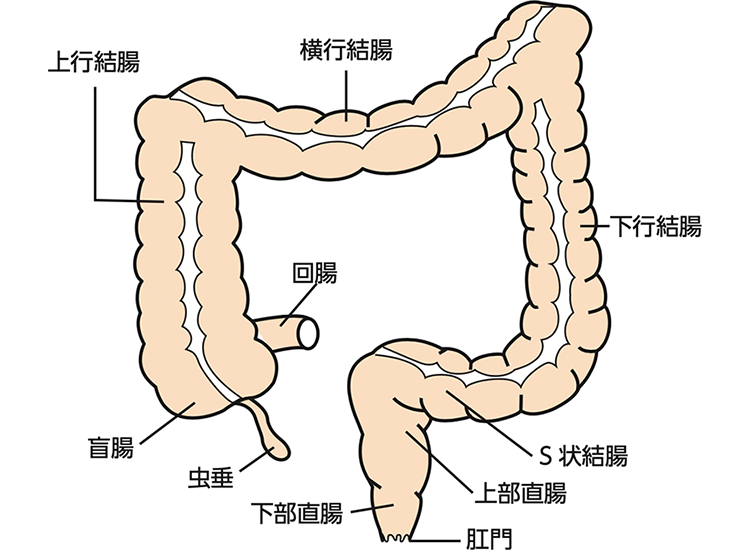
大腸は、食事から水分を吸収して適切な便を作る、全長約1.5mの臓器です(図1)。大腸がんは、大腸(結腸・直腸・肛門)に発生するがんで、罹患数(りかんすう)(一定期間にその病気に罹(かか)る人の数)が、すべてのがんの中で最も多い疾患です。死亡数もすべてのがんの中で男性は第3位、女性では第1位と多いです。(1)
大腸がんは、比較的治りやすいがんであり、きちんとした治療を受ければ、早期がんで90%以上、進行がんでもリンパ節転移がなければ、約80%の治癒率があるとされています。
[出典](1)国立がん研究センターがん情報サービス「がん統計」(人口動態統計)、2020年
大腸がんの治療方針
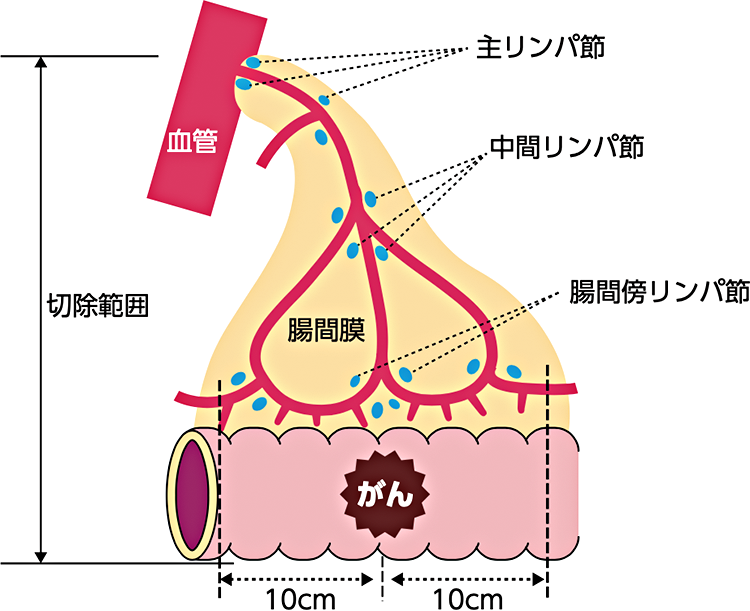
大腸がんの治療は、早期がんでは、内視鏡的切除で治せるものもありますが、リンパ節転移の可能性が高いものや、進行がんでは、手術治療が適応となります。手術治療では、原発巣(がん)とともに転移の可能性があるリンパ節を郭清(かくせい)(血管に沿ったリンパ節を摘出)します(図2)。腸の切除後は、その前後で腸の吻合(ふんごう)(縫合し、つなぎ合わせること)をします。
特に直腸がん手術においては、がん根治(こんち)(完全に治すこと。治癒)性の次に、術後の性・排尿・肛門機能の障害が問題となります。直腸周囲の自律神経を温存することで機能温存が可能となりますが、温存することにばかり注意を払いすぎると逆にがんを取り残す可能性もあり、適切な切除範囲を定めることが重要です。
下部直腸がんの場合は、術前化学放射線療法を組み合わせてがんの縮小を図ることで、当院では約75%の患者さんが肛門温存手術を受けています。上部の直腸がんなら、ほぼ100%の肛門温存が可能です。また、遠隔転移(肝転移や肺転移)を認める患者さんでも、手術治療によってがんの完全切除が期待できる場合には、肝臓外科や呼吸器外科と密接な協議のうえ、積極的な手術治療を行っています。
大腸がんの手術治療
当科では、大腸がんの手術に腹腔鏡手術(ふくくうきょうしゅじゅつ)を採用しています。腹腔鏡手術とは、「腹腔鏡」というカメラでお腹の中を見ながら行う手術のことです。開腹手術(かいふくしゅじゅつ)(従来のお腹を切る手術)と比べて非常に小さな創(きず)で済むため、患者さんの術後の痛みが少なく、回復が早いことが一番の長所です。現在、当院における大腸がん手術のうち、腹腔鏡手術の占める割合は95%以上となっています。
また、直腸がんに対しての手術治療では、ダビンチ手術システムという最新のロボット支援手術を導入しています。執刀医は、3Dモニターで拡大された画像を見ながら手術を行います。ロボット手術は、先端が自由自在に曲がるロボット鉗子(かんし)(はさみのような形をした、ものをつまむ道具)を使用することで、従来の手術よりも緻密な動きが可能です。
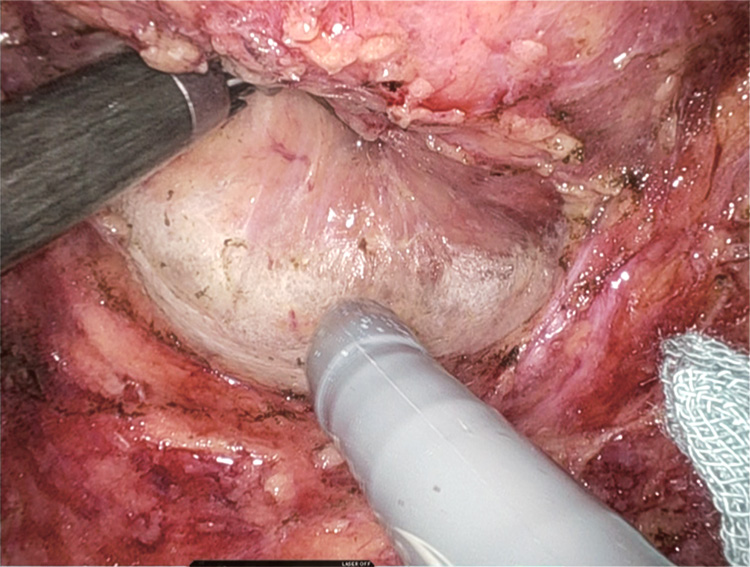
機能温存率は、開腹手術、腹腔鏡手術、ロボット支援手術のどれでも差がないとされてはいますが、この緻密なロボット支援手術で、がんの根治性を保ちつつ、狭い骨盤内の自律神経(性・排尿・肛門機能にかかわる部位)の温存が期待されます(写真)。手術創が小さいため、術後の痛みが少なく回復も早くなります。
ロボット支援手術を大腸外科領域で行える施設は限られている現状ですが、当科では近年急速に症例が増えており、2019年に導入してから40例以上行っています。
大腸がん治療のチーム医療
大腸がん手術や術後の抗がん剤治療では、質の高いチーム医療が不可欠となっています。当院ではチーム医療を導入し、患者さんの早期回復・早期退院やQOL(生活の質)の向上を実現しています。医師・看護師だけではなく、薬剤師、栄養士、理学療法士、メディカルソーシャルワーカーほか、さまざまな職種の専門家がチームとなって、話し合いを重ねながら包括的に問題を解決し、入院中だけでなく退院後もサポートしています。
さらに当科では、ストーマの熟練した技術・知識をもつ医師とWOC認定看護師(日本看護協会認定皮膚・排泄(はいせつ)ケア認定看護師)が在籍し、ストーマ専門外来も開設しています。ストーマとは、手術によってお腹に新しく作った、便や尿を排泄する出口のことをいいます。ストーマを有する患者さんも、安心して治療に専念できます。
更新:2024.04.26
