パーキンソン病の診断と適切な治療-パーキンソン病
富山大学附属病院
脳神経内科
富山県富山市杉谷

パーキンソン病とは、どんな病気ですか?
パーキンソン病は、大脳の神経伝達物質であるドパミンを作る脳細胞が減少するため、ドパミンが不足して発症します。1000人に1~1.5人ほどにみられますが、高齢になるにつれて患者数が増加します。
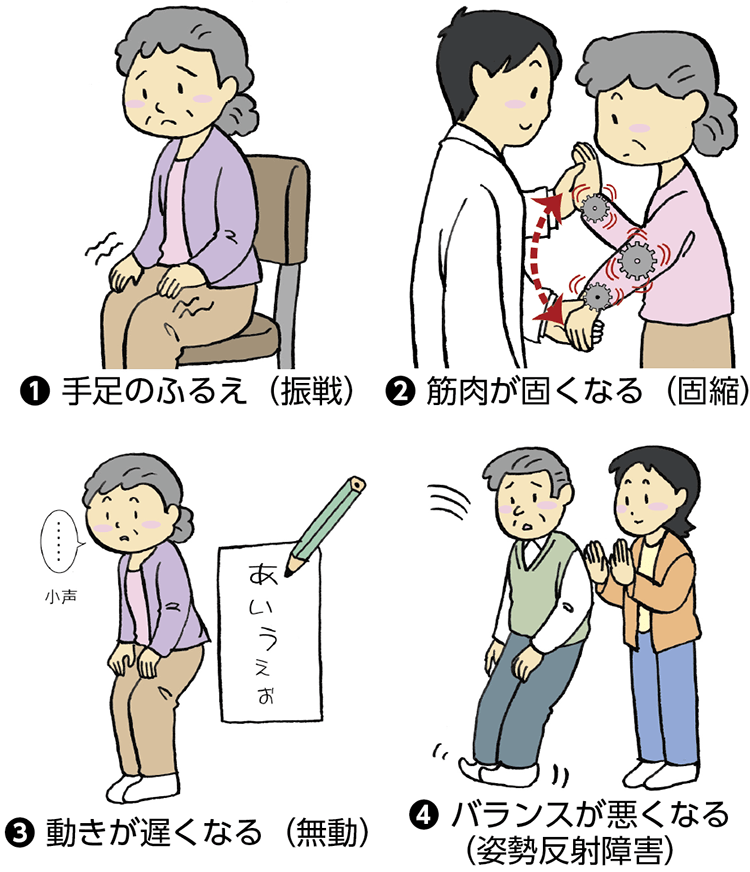
パーキンソン病の症状(運動症状)には、①安静時のふるえ(安静時振戦(しんせん))、②筋肉が固くなる(固縮(こしゅく))、③動きが遅くなる(無動)、④倒れやすくなる(姿勢反射障害)の4大症状があります(図1)。初めは4つすべての症状ではなく、片側にだけ出現しますが、進行すると左右両側にみられるようになります。運動症状以外の症状には、便秘や起立性低血圧などの自律神経障害、嚥下障害(えんげしょうがい)、嗅覚障害、睡眠障害が知られています。
かつては、進行すると数年で寝たきり状態になるため恐れられていましたが、近年は種々のパーキンソン病治療薬や手術療法などで症状は軽快し、仕事を長く続けることも可能です。早期に治療を行うことで、日常生活の不便さを軽減させることも可能であり、治療の進歩により寿命は一般の方の集まりと遜色ないレベルまで改善しています。
パーキンソン病の薬には、どのようなものがありますか?
パーキンソン病に使用する薬剤には、さまざまなものがあります(表)。基本的な薬剤はレボドパ(L-dopa)であり、最も強力に作用しますが薬剤の半減期が短いため、レボドパだけを数年間使用していると体がくねくねと動きすぎる(ジスキネジア)ようになったり、急に効果が切れたり(ウェアリング-オフ現象、オン-オフ現象)するようになります。そのため、レボドパに他の薬剤を併用することが多くなります。
| 種 類 | 作 用 |
|---|---|
| レボドパ含有製剤 | ドパミンの前駆物質。脳内でドパミンに変化する |
| ドパミン受容体刺激薬 | 脳内でドパミンが作用する部位(受容体)に結合する。麦角系と非麦角系にわかれる |
| アマンタジン塩酸塩 | 脳内でドパミンの放出を促進する |
| MAO-B 阻害薬 | 脳内でのドパミンの分解を抑制して、ドパミンの効果を長持ちさせる |
| COMT 阻害薬 | 血中でのドパミンの分解を抑制して、ドパミンの効果を長持ちさせる |
| 抗コリン薬 | 脳内でのドパミンとアセチルコリンのバランスを是正する |
| ドロキシドパ | ノルアドレナリンの前駆物質。すくみ足に効果がある |
| アデノシン A2A 受容体拮抗薬 | ドパミンの減少によって相対的に強くなったアデノシンの作用を抑える |
| ゾニサミド | ドパミンの代謝にかかわるチロシン水酸化酵素の活性を上昇させる |
併用する薬剤には、ドパミンアゴニスト(レボドパと同じようにドパミン受容体に作用する薬剤で、半減期が長い)とMAO-B阻害薬(脳内でのレボドパの半減期を延ばす薬剤)、COMT阻害薬(血中でのレボドパの半減期を延ばす薬剤)、ゾニサミド、アデノシンA2A受容体拮抗薬などがあります。
どの薬剤から開始するかについては厳密な決まりはありませんが、若年例ではドパミンアゴニストもしくはMAO-B阻害薬から、高齢者ではレボドパから処方を開始することが多く、他の薬剤は患者さんのライフスタイルに合わせたり、副作用をみながら調節しています。
パーキンソン病が進行すると、どうなりますか?
レボドパ製剤の長期使用によって、前述のジスキネジア、ウェアリング-オフ現象といった日内変動が生じます。10年以上の長期経過によって、認知症(幻覚が生じやすくなったり、精神症状を伴ったりします)や、自律神経障害(排尿障害や起立性低血圧)が生じてきます。
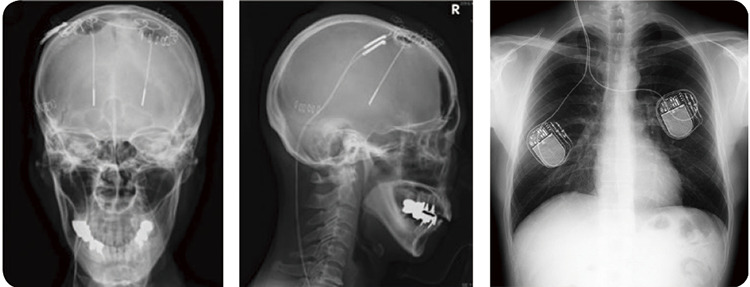
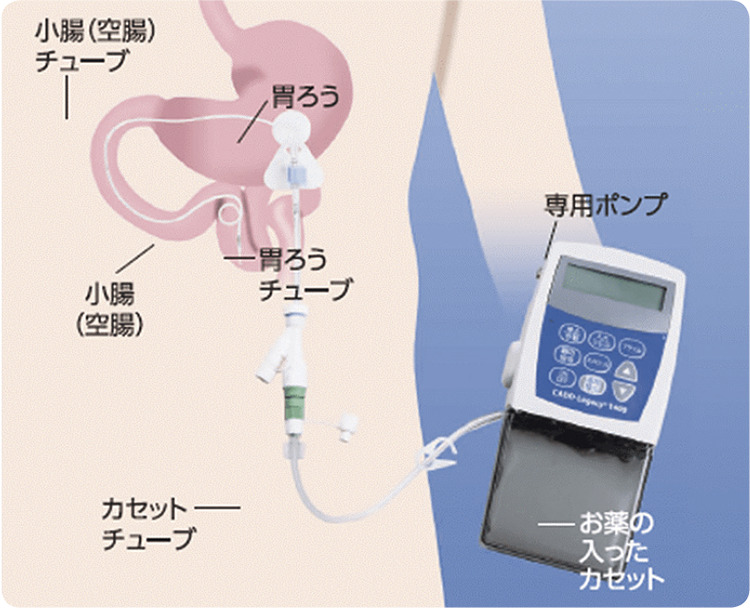
日内変動に対しては、レボドパ製剤の少量分割投与やドパミンアゴニストの併用で対応しますが、幻視や精神症状が生じた場合は、薬剤全体を減量する必要もあります。内服治療で不十分な患者さんには手術療法を相談することがあります。手術を伴う療法には、脳深部刺激療法(DBS)と、レボドパ持続経腸療法(LCIG)という選択肢があります。DBSの場合は、脳神経外科に依頼して手術を受けていただきます。LCIGの場合には胃瘻(いろう)を造設する必要があります。どちらも一長一短がありますが、日内変動を減らすことができ、薬剤を減量させることが可能になります。
・国内では1000人に1~1.5人がパーキンソン病といわれています。
・4大症状として、安静時振戦、固縮、無動、姿勢反射障害があります。
・根治療法はありませんが、有効な薬剤が多種類あり、服薬により症状は改善します。
・症状が進んだときには、薬剤の調整や手術を行う選択肢があります。
更新:2024.10.04
