すい臓がん(膵がん)
概要
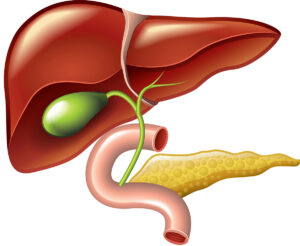
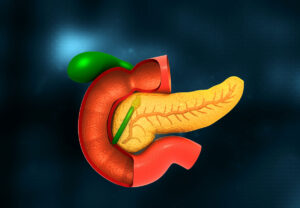
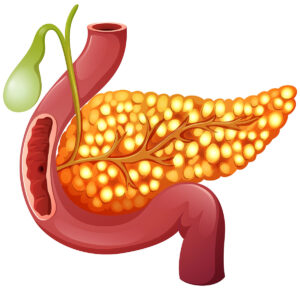
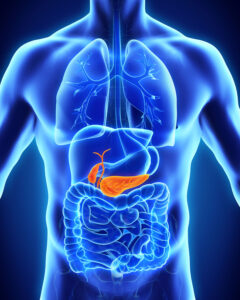
膵臓(すいぞう)がんの9割以上は、膵臓でつくられる膵液(すいえき)の通り道である膵管(すいかん)から発生します。そのため、膵臓がんといえば膵管がんのことを指すのが一般的といえます。膵臓は胃の後ろというおなかの深いところにあるため、がんを発症しても初期段階ではほとんど自覚症状がありません。またほかの臓器や血管に囲まれているため、腫瘍があったとしても見つかりにくい面があります。場所的に診断のための組織採取も難しく、がんであることの確認が遅れてしまいがちです。
膵臓がんは早い段階から周囲の組織や臓器を壊しながら広がっていきやすく、進行が早いという特徴があります。そのため、手術による切除が可能な段階で発見されるのは全体の2割程度に過ぎず、早期の治療を妨げる原因になっています。仮に手術で腫瘍を切除できたとしても、再発の可能性が高いというリスクがあります。術後の5年生存率は20~40%と低く、消化器にできるがんの中でもっとも回復が難しいものといえます。年齢が上がるにつれて発症率が増え、女性よりも男性の方が多いのも特徴の一つです。
すい臓がん(膵がん)の症状
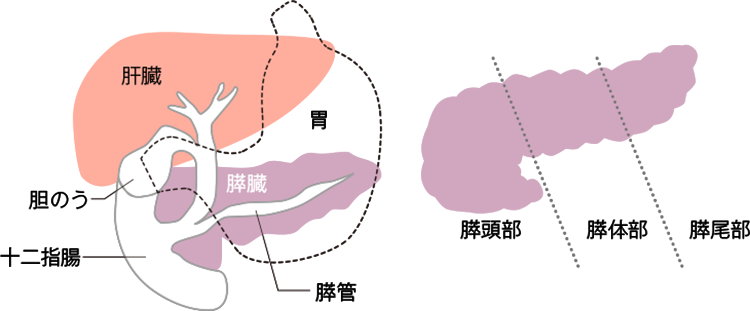
膵臓がんは、何らかの症状を感じたときには、すでにある程度がんが進行しているケースが多くあります。起こり得る症状としては、みぞおちや背中の違和感や痛み、おなかの張りや食欲不振、極端な体重減少などがあげられます。膵頭部(すいとうぶ)にできたがんの場合は、胆管が圧迫されて胆汁の流れが悪くなり、黄疸(おうだん)が見られることもあります。
膵臓は血糖値を下げるためのインスリンを分泌する臓器です。がんに侵された膵臓は機能が低下してインスリンの分泌が鈍くなるため、血糖値が上がって糖尿病を発症するケースがみられます。中高年になって急に血糖値が悪化するようになった場合は、膵臓がんを疑って詳しい検査をしてみることが必要でしょう。
すい臓がん(膵がん)の原因
膵臓がんが発症する明確なメカニズムはまだはっきりと分かっていませんが、近年の研究から、一つには遺伝が大きく関わっていることが明らかになっています。同じ家系に膵臓がんになったことのある人がいると、家族性膵がんを発症するリスクが高まるという指摘がされています。
また、過度な飲酒や喫煙の習慣がある人、脂肪分の多い食事をとりがちな人や肥満の人、ストレスや慢性膵炎なども膵臓がんの発症リスクを高くするといわれています。そのほか、糖尿病にかかっている人は膵臓がんを発症しやすいという報告があり、糖尿病と診断された際には同時に膵臓がんの検査を受けることが勧められています。
すい臓がん(膵がん)の検査・診断
膵臓がんを疑う症状が見られる場合には、速やかに検査を行う必要があります。血液検査や画像検査、超音波内視鏡検査などを効果的に組み合わせ、できるだけ早期の発見につなげていくことが重要です。
血液検査(腫瘍マーカー)
膵臓の機能を評価するために、消化酵素の一つであるアミラーゼの値が高くないかを調べるほか、腫瘍マーカーの有無を確認します。
画像検査
腹部超音波検査によって膵臓の様子を調べますが、膵臓はおなかの深い位置にあるため超音波ではうまく認識できないこともあります。そのため、造影剤を使ったCTやMRIなどで検査が行われます。
超音波内視鏡検査・膵管造影検査
画像検査では見つからない小さながんを発見するため、超音波装置のついた内視鏡を体に入れ、胃や十二指腸の中から膵臓に超音波を当てて調べる検査や、内視鏡の先端から膵管に造影剤を入れてX線撮影を行う膵管造影検査もあります。
病理検査
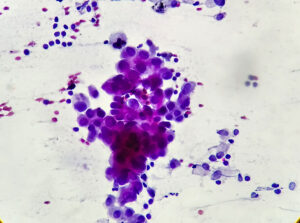
膵臓がんの確定診断には、内視鏡を用いて膵管から組織を採取し、顕微鏡でがん細胞の有無を調べる病理検査が必要です。
すい臓がん(膵がん)の治療
膵臓がんの治療は、外科手術、抗がん剤治療、放射線治療の3つがあり、がんが見つかった際の進行の度合いや患者の年齢や状態などによって最適な方法を検討します。
外科手術
がんが膵臓の中にとどまっている場合や、膵臓の外に広がっていてもその程度が小さな場合には、手術による切除を選択します。最近は開腹手術のほかに、腹腔鏡での手術も増えています。切除は、がんの部位によって膵臓の一部だけで済む場合や、隣接する十二指腸まで及ぶケースもあります。手術後は再発防止などを目的に、必要に応じて放射線治療や抗がん剤治療を行います。
抗がん剤治療
手術が行えないときや、リンパ節や肝臓などの臓器に転移が見られるときには、全身に効果がある抗がん剤治療を行います。
化学放射線治療
抗がん剤治療と放射線治療を組み合わせ、がんを小さくしていく治療方法です。がんが膵臓の周りにある程度広がっていて、手術による切除が難しい場合に行われますが、全身への効果は期待できないため、肺や肝臓など離れた臓器に転移がある場合には基本的に行われません。
更新:2025.01.30