頚部内頚動脈狭窄症に対する治療
済生会吹田病院
脳神経外科
大阪府吹田市川園町
頚部内頚動脈狭窄症とは?
頚(くび)に手を当ててみると拍動を触れます。これは総頚動脈(そうけいどうみゃく)と呼ばれますが、日本人ではおおよそ下顎(したあご)の近くで、総頚動脈は内頚動脈と外頚動脈に分岐します。内頚動脈は脳の中へ進み脳組織を栄養し、外頚動脈は頭蓋(とうがい)の外側(頭皮、顎、鼻腔(びくう)など)を栄養します。頚部内頚動脈狭窄症(けいぶないけいどうみゃくきょうさくしょう)とは、この分岐部分にプラークと呼ばれる血液中のゴミが付着し、血管が狭くなった状態です。そのため脳の血流が減り脳梗塞(のうこうそく)を生じます。また、プラークが剥(は)がれて脳の中へ飛んでいくと脳血管が詰まり、脳梗塞になります。
近年、食の欧米化などが原因で、頚部内頚動脈狭窄症の患者さんは増加傾向です。基本的には、生活習慣病の改善や薬による加療を行いますが、狭窄が強くなると、脳梗塞が生じる危険性が高まるため、手術をして血管を広げる必要があります。
手術は、頚動脈内膜剥離術(けいどうみゃくないまくはくりじゅつ)(CEA)とステント留置術(CAS)があります。どちらの治療を選択するかは、個別の状態に応じて検討します。次に、CEAとCASについて説明します。
頚部内頚動脈内膜剥離術(CEA)
頚部内頚動脈、総頚動脈を切開し、血管内膜に付着したプラークを摘出します(図1、2)。プラーク自体を摘出できることから再発が少なく、現時点では、頚部内頚動脈狭窄症の外科治療として標準的な方法です。
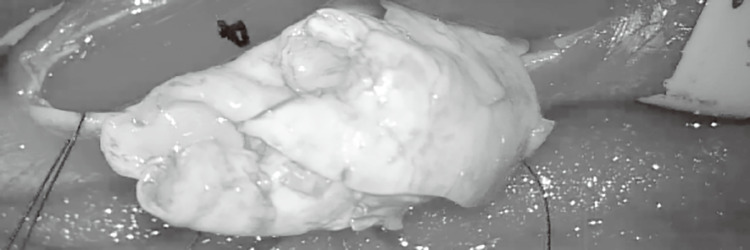

また、後述するステント留置術と異なり、長期にわたって抗血小板薬の内服は不要です。一方、手術は全身麻酔を要すること、頚部に傷ができること、頻度(ひんど)は高くありませんが、術後に嗄声(させい)(声がかれること)や嚥下障害(えんげしょうがい)(食べ物が飲み込みにくくなる)が出現する可能性があります。
頚部頚動脈ステント留置術(CAS)
狭くなった部分にステントと呼ばれる金属を編んだ筒を留置し広げる方法です(図3)。国内では2008年に保険収載されて以降、手術件数が増加してきました。局所麻酔で手術可能なこと、CEAに比べて手術時間が短くてすむメリットがあります。一方で、プラークの上からステントで広げるため、プラークはそのまま残ることになり、ステントの編み目の間からプラークが飛び出して脳へ飛んで脳梗塞が生じる危険性や、ステント自体に血栓が付着して再狭窄が生じる危険性があります。ステントに血栓が付着することを防ぐため、血液を固まりにくくする薬(抗血小板薬)の内服が不可欠で、ほとんどの場合、一生飲み続ける必要があります。プラークはそのまま、その上からステントを広げるため、どうしてもCEAに比べて、手術中の脳梗塞が生じる危険性は高くなりますが、手術器具の進歩によってさまざまな問題は解決しつつあります。
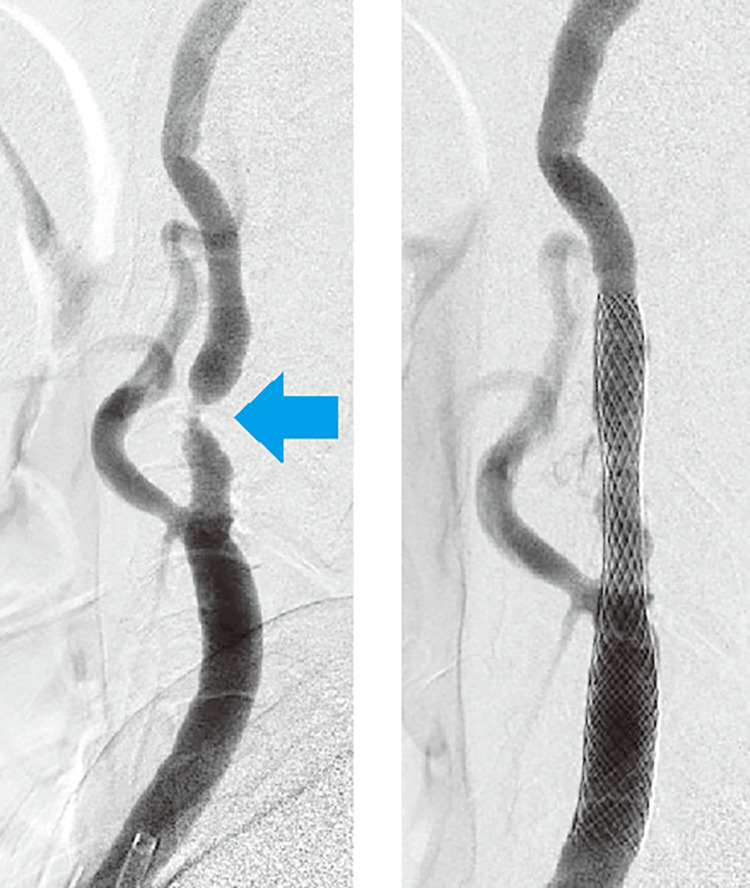
当院では、前述のいずれの手術も行っており、2017年3月には新たに脳血管撮影装置が導入され、CASがより効率よく施行可能となりました。
更新:2024.10.18
