浜松医大病院における末期腎不全治療・腎移植
浜松医科大学医学部附属病院
泌尿器科・腎臓内科
静岡県浜松市東区半田山
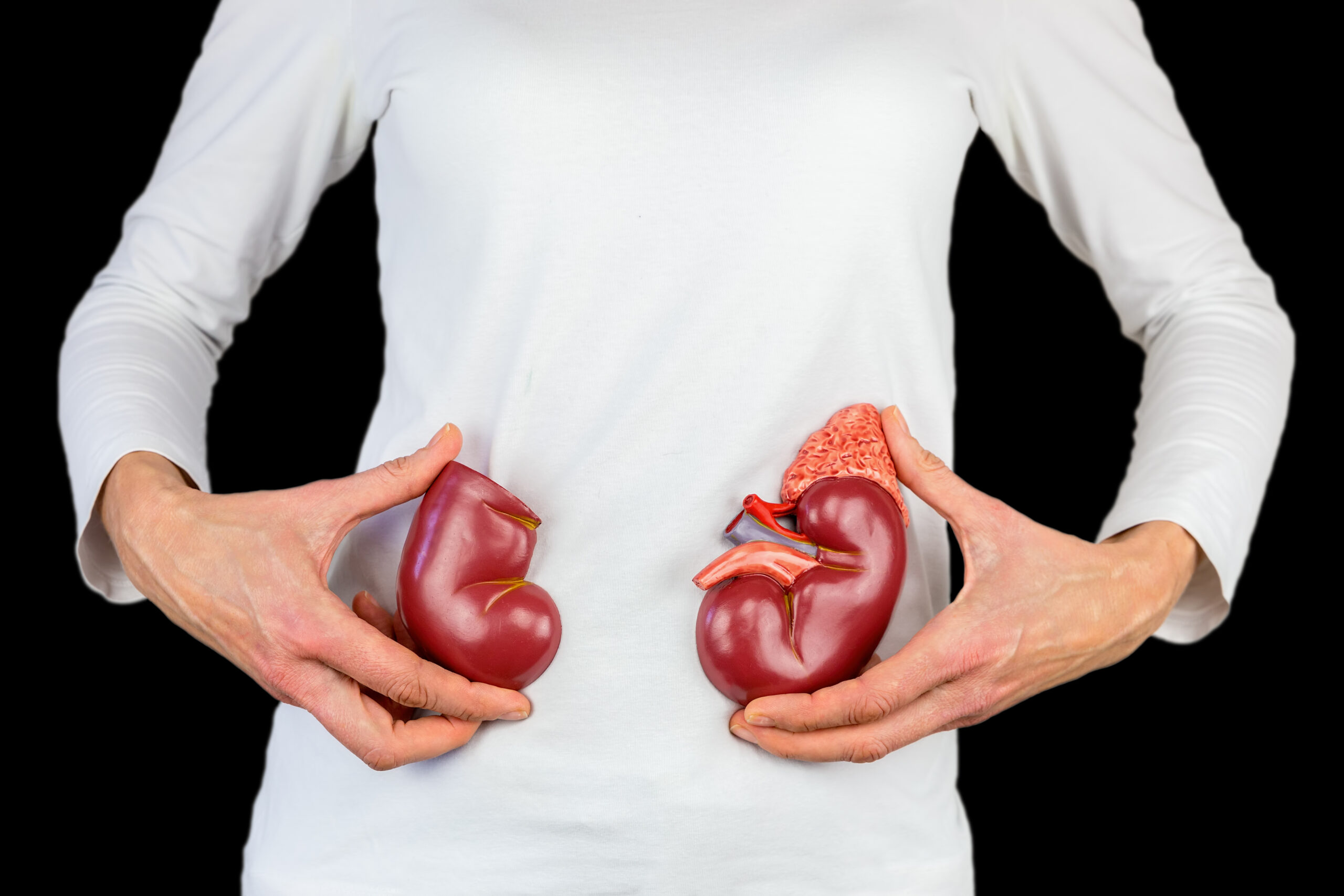
腎不全とは?
腎機能が高度に低下した末期腎不全(まっきじんふぜん)においては、腎機能の代わりをするための治療として、血液透析(けつえきとうせき)、腹膜透析(ふくまくとうせき)、腎臓移植が治療法として挙げられます。それぞれ手術を含め、利点欠点が存在するため、患者さん本人・家族と医療者の相談のうえ、決定していきます。
末期腎不全について
腎臓の機能が低下することを、腎不全といいます。
腎臓の働きを示すものに、糸球体濾過量(しきゅうたいろかりょう)(GFR)があります。正常値はおよそ1分あたり100mL(100mL/min)です。腎臓に障害が起きて、GFRが60mL/minを下回ったり、通常は出ないはずの尿蛋白(にょうたんぱく)が出た状態が3か月以上続いたりすると、慢性腎臓病(英語の頭文字をとってCKDと呼ばれます)といわれる状態となります。
慢性腎臓病が軽度の場合は無症状ですが、進行すると、尿量が減って体がむくむ、血圧が上がる、疲れやすい、食欲不振、悪心・嘔吐(おうと)、かゆみ、頭痛、動悸(どうき)、息切れなどが出現し、さらに生命の維持が困難になります(このような状態を尿毒症(にょうどくしょう)と呼びます)。
このため、残念ながら腎臓の働きが高度に下がった際には、生命を維持するために、腎臓の働きを代わりにする腎代替療法(じんだいたいりょうほう)を行う必要があります。
腎代替療法の選択とは
腎代替療法は、血液透析、腹膜透析、腎臓移植が挙げられます(図1)。「透析」とは、基本的には物質の交換による治療法であり、体内の老廃物を体外に出したり、必要な物質を体内に入れたりすることができます。しかし、腎臓の働きとしては不十分で、腎臓の持つ内分泌・代謝機能を補うことはできず、薬による調整が必要です。
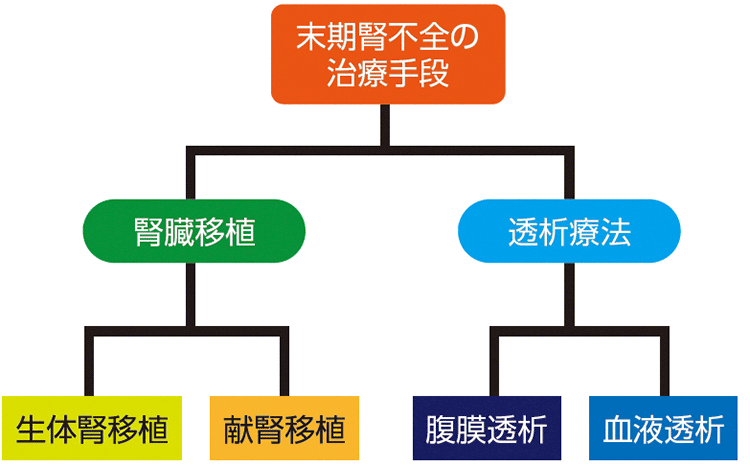
透析開始後、改めて腎臓移植を検討したり、血液透析から腹膜透析へ途中で変更したりすることもあるので、体調やライフスタイルなどに合わせ、それぞれ自分に適しているものを相談のうえ決定していきます
透析治療は、あくまで腎不全患者さんの命を守るために行う治療です。国内では、毎年3万人を超える人々が、尿毒症のために透析療法を始めており、透析患者の総数は、日本透析医学会の集計によると2020年末で34万人を超え、中には40年以上にわたり透析を受けている方もいます。
長期に腎機能の肩代わりが可能ではありますが、腎移植をしない限り、患者さんはこの治療を継続する必要があります。
腎移植について
臓器移植は、臓器を提供する方(ドナー)と臓器をもらう方(レシピエント)の間で行われる医療です。
腎移植には、亡くなった方から腎臓の提供を受ける「献腎移植(死体腎移植)」と、健康な体から腎臓の提供を受ける「生体腎移植」の2種類があります(図2)。
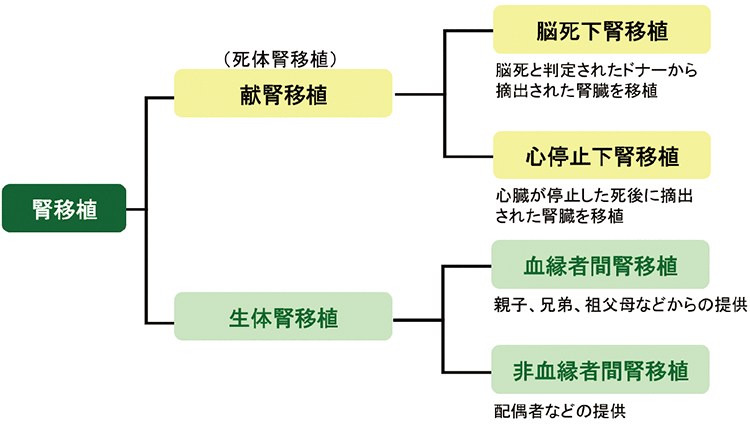
献腎移植には、臓器提供の意思がある、もしくはご家族の同意がある場合に脳死と判定されたドナーから摘出された腎臓を移植する「脳死腎移植」のほか、心停止(しんていし)後に摘出された腎臓を移植する「心停止下腎移植」があります。
生体腎移植には、親子、兄弟姉妹、祖父母など血縁者のほか、配偶者などから提供を受ける「非血縁者間腎移植」があります。生体腎移植では、血液型が一致していなくても移植は可能です。
約1万人以上の腎不全患者さんが献腎移植を希望し日本臓器移植ネットワークに登録していますが、献腎移植を受けることができる患者さんは年間約200人程度であり、登録から移植までの平均待機期間は、約15年間です。国内ではドナー数が少なく、生体腎移植が、腎移植全体数の8割以上を占めています。
基本的な腎移植手術は、自分の腎臓はそのまま残し、提供された腎臓を下腹部(骨盤内)の左右どちらかに置く形になります。腎臓の血管と、近くを走る太い血管とをつなぎ、提供された腎臓から出ている尿管を、患者さん自身の膀胱、あるいは尿管につなぐ手術です。手術時間は約4~5時間で、経過が良ければ術後2~4週間で退院となります。
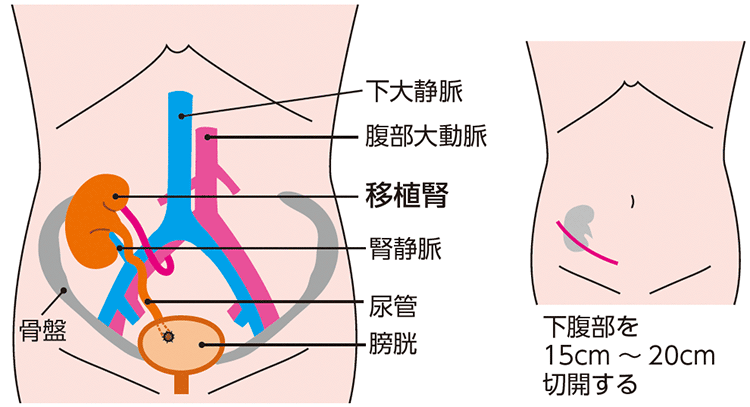
腎移植を受けるには、腎臓を提供するドナーが必要です。特に、生体腎移植では、健康であるドナーにメスを入れる必要があります。また、腎移植でもらえる腎臓は1つなので、回復する機能は半分程度であり、ほかの人の臓器が体内に入ることで生じる拒絶反応を抑えるために、免疫抑制薬を長期に服用する必要があります。しかし、透析治療と比べ日常活動の制限も少なく、生命予後(回復経過)的にも良好であることが明らかになっています。
腎移植が始まって半世紀となり手術法や免疫抑制法はほぼ確立され、腎移植後生着率は5年で70%以上となっています(日本臓器移植ネットワーク「器提供・移植データブック2017」)。
当院では、腎移植の普及に熱心に取り組まれた阿曽佳郎初代泌尿器科教授のもと、1979年に1例目の腎移植手術が開始されました。その後も症例を重ねるともに、免疫抑制療法としてのリンパ球除去療法や、低侵襲(ていしんしゅう)(体に負担の少ない)化をめざした内視鏡補助下(ないしきょうほじょか)ドナー腎摘出術(じんてきしゅつじゅつ)など、重要な研究報告も発表してきました。(1)
現在では、より長期生存をめざすため、感染症対策や、代謝(糖尿病や高脂血症など)、循環器(心臓病・動脈硬化など)などの対策が重要となっています。
1)Tajima A et al.Transplant Proc, 1989、Suzuki K et al; J Urol,1997
更新:2023.10.26
