くも膜下出血からの回復に向けてともに闘う
平塚市民病院
脳神経外科
神奈川県平塚市南原
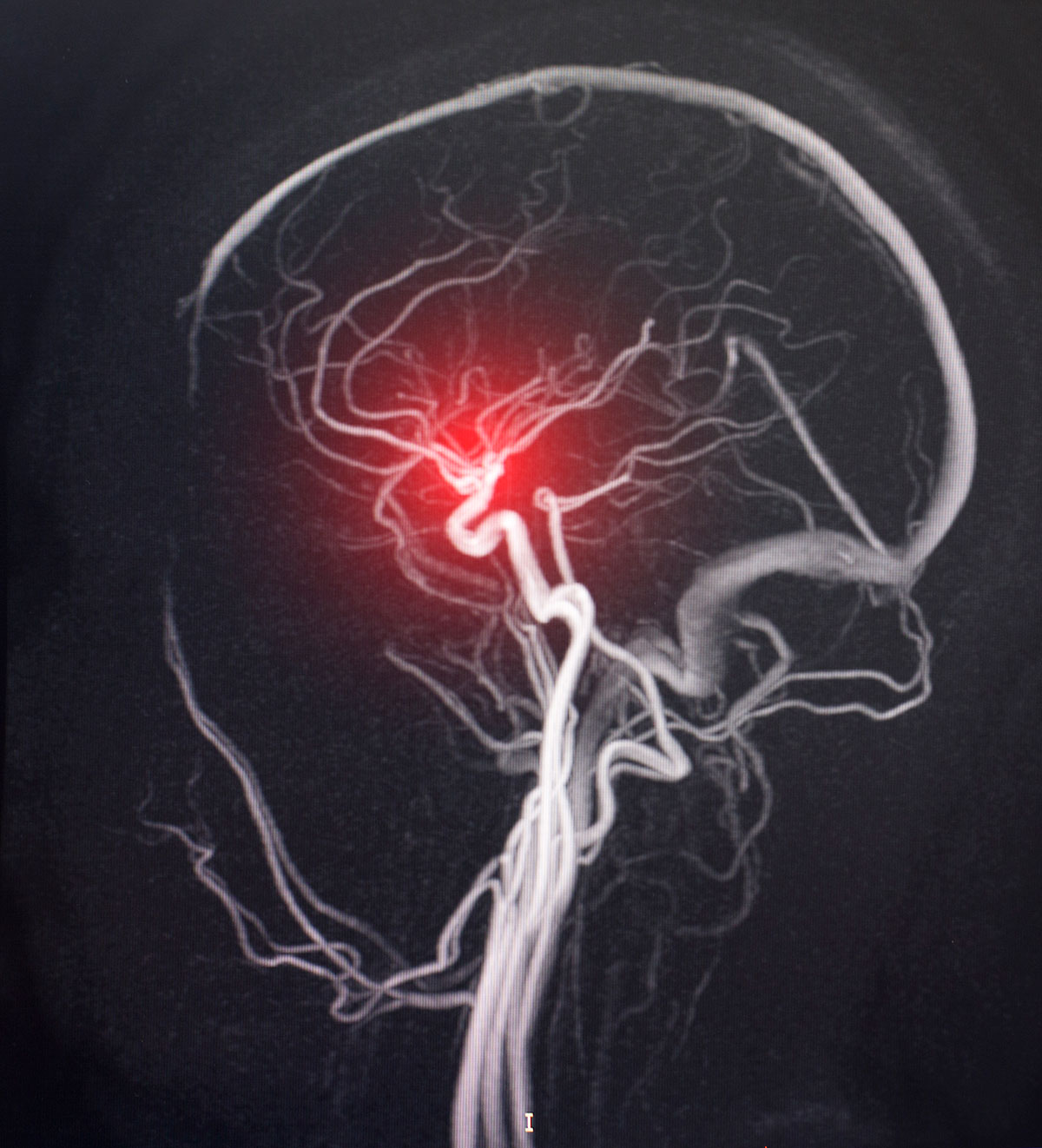
闘いの開始
「ザーの患者さんがいて、これからシーティーアンギオをとるところです。お願いします」
救命救急センターからの連絡を受けて、脳神経外科医と患者さんの社会復帰へ向けた闘いが始まります。当科では365日2時間オンコール体制で、真夜中であっても、呼び出しがあれば迅速に病院に駆けつけます。ここで「ザー」とは、くも膜下出血の英語表記Subarachnoid Hemorrhageの略語SAHからきています。また、「シーティーアンギオ」とは、当院の最新の320列CT装置を用いた脳血管造影検査のことです。CTA(シーティーエー)と略されることもあります。
検査の結果、くも膜下出血の原因病巣が脳動脈瘤(のうどうみゃくりゅう)と判明した段階で、手術室に一報を入れます。当院では緊急手術に備えて、麻酔科や看護師とともに、いつでも全身麻酔手術が可能な体制を整えています。当科では、全手術の約70%が緊急手術となっています。緊急手術が決まると、脳神経外科医は一気にテンションが高まり、冷静な頭脳と熱い情熱で手術室に向かうのです。
脳動脈瘤の治療と全身管理
脳動脈瘤は発生する場所や形がさまざまです。くも膜下出血では、破裂した動脈瘤が一時的に止血されている状態で救急搬送されてくる場合がほとんどですが、再破裂すると生命にかかわることが多いため、再破裂予防の手術を施行します。
手術には、開頭手術によるクリッピング手術と、血管内手術によるコイル塞栓術(そくせんじゅつ)があります。クリッピング手術は、チタン製クリップを用いて、動脈瘤の根元を直接はさんで処理する手術です(写真1)。コイル塞栓術は、カテーテルにより血管の中から動脈瘤に至り、主にプラチナ製のコイルを瘤内に充填する手術です(写真2)。どちらの手術を選択するかは、動脈瘤の場所や形により有利不利があり、総合的に検討して決めていきます。
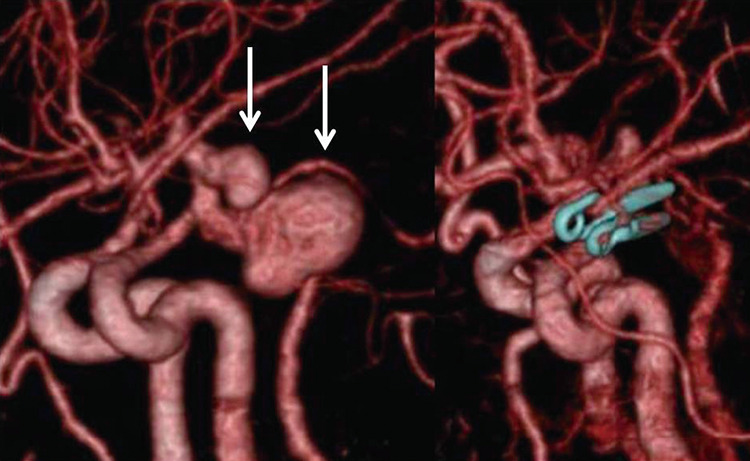
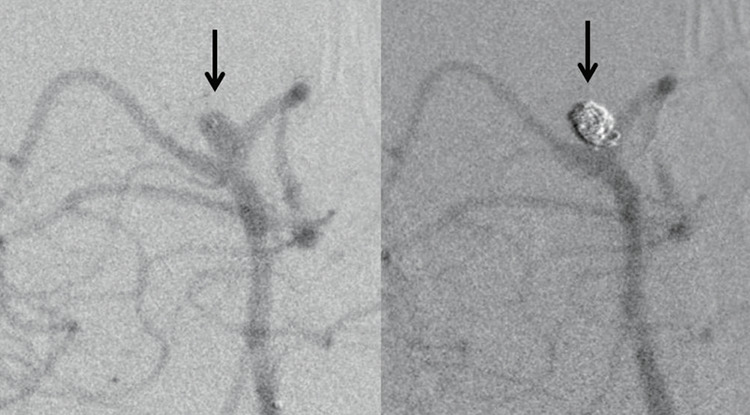
2016年度は26件のくも膜下出血の入院がありました。当科で手術した動脈瘤について、いくつか説明します。
「写真1」は内頸(ないけい)動脈の動脈瘤で、2個の動脈瘤が近接して存在しており、大きい方の動脈瘤の破裂と思われました。1回の手術で2個ともクリップをかけています。「写真3」は中大脳動脈の3㎝程度の巨大動脈瘤(一部血栓化)の破裂でしたが、動脈瘤を大部分切除し、クリップをかけてきました。「写真2」は脳底動脈の動脈瘤ですが、場所が深部にあり開頭手術は難易度が高くなるため、血管内手術でコイル塞栓しました。
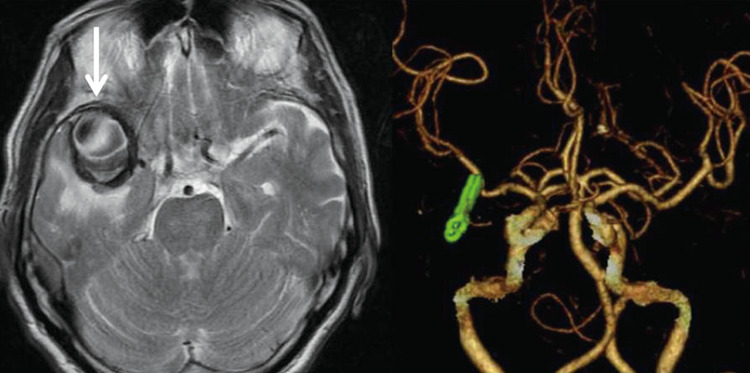
くも膜下出血の治療は、動脈瘤手術がすべてではありません。周囲の血をかぶった血管が後になってから細くなる合併症(脳血管攣縮(のうけっかんれんしゅく)といいます)があり、細くなった血管の先の脳に血液が流れにくくなるために、脳梗塞(のうこうそく)を発生することがあります。2週間程度その危険が続くため、脳血管攣縮との闘いが続きます。
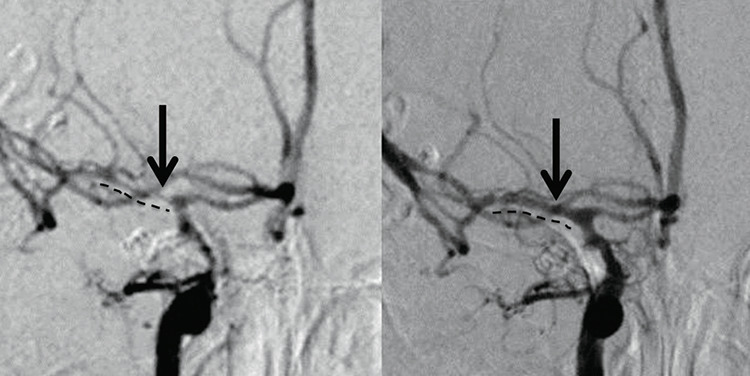
発生予防のための点滴、投薬、血圧の維持、輸液量と尿量の調節、肺炎などの合併症の管理など、内科的な治療を継続します。それでも脳血管攣縮が進行した場合には、緊急カテーテル検査に続き、必要があれば、細くなった血管を風船(バルン)で広げたり、血管を広げる薬剤を局所的に投与したりして、血管を太くする血管内手術を行います。「写真4」の症例では、高度の脳血管攣縮に対し、風船による拡張と薬剤により、血管を広げることができました。
社会復帰へ向けて
社会復帰に向けて、早期からのリハビリテーションを開始します。ベッド上でのリハビリから歩行訓練、手の細かい動きの訓練、嚥下(えんげ)訓練、認知障害の評価など、あらゆる角度からリハビリテーションを進めています。落ち着いた段階で、必要があればリハビリ専門病院への転院を、メディカルソーシャルワーカー(MSW)と相談、検討していきます。
このように、治療の主役である患者さんとともに、ほかのスタッフと連携しながら、より良い状態で社会復帰できるよう、昼夜問わず闘っています。
更新:2024.10.18
