男性がんの約3割ー前立腺がん
いわき市医療センター
泌尿器科
福島県いわき市内郷御厩町久世原
近年、著名人が自身の病気をマスメディアに公表し、私たちはその経過を頻繁(ひんぱん)に目にするようになりました。泌尿器領域のがんでは、前立腺がんがよく見受けられるのではないでしょうか?がんというと非常に怖いイメージがあるかと思いますが、前立腺がんは決してそうではありません。
なぜなら、前立腺がんは早期に発見できる手段があり、手術治療だけではなく、多くの治療手段(初期がんの監視療法を含め)があるからです。
前立腺とは
前立腺は男性の膀胱と尿道の間にあり、正常では栗の実大で重量は20gほどです。
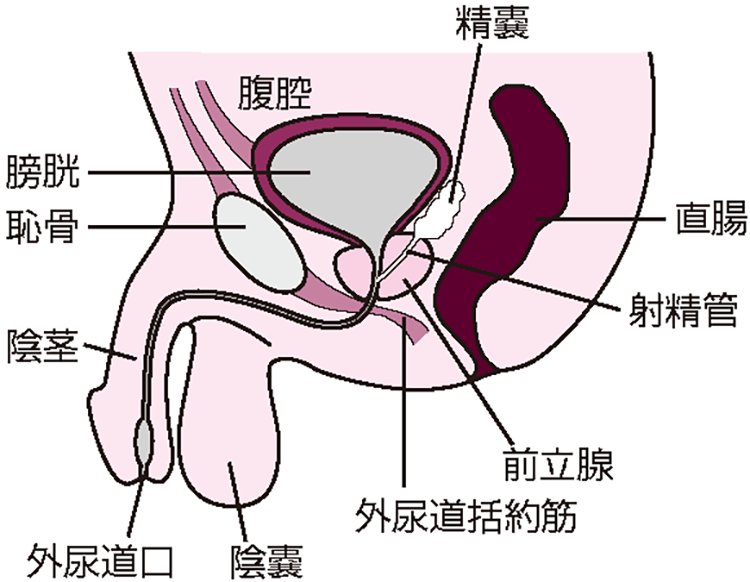
前立腺の大きさは生涯一定ではありません。思春期になると急速に増大し、20歳代前半で最高に達し20g前後になります。青壮年期はほぼ一定の大きさですが、40歳代後半から、多くの人では前立腺肥大が進み徐々に大きくなります。
前立腺の働きは精液の一部を作ることです。この精液が精子と一緒になって射精されることにより、前立腺液が精子を外敵から守りつつ、卵子との融合を導く働きをしているといわれています。
早期発見・治療で治癒も可能な前立腺がん
前立腺がんは、泌尿器科領域では最も多い悪性疾患で、近年特に著しく増加しています。最近ではPSA(前立腺特異抗原)という優れた腫瘍(しゅよう)マーカーの普及もあり、より早期に発見されるようになってきており、早期治療によってがんが治癒することも期待できます。
2018年に全国がんセンター協議会で公表された5年相対生存率(合併症などのがん以外の死因で死亡する要因を補正した生存率)は、前立腺がんが前立腺に限局している場合(ステージⅠ、Ⅱ)と前立腺周囲に広がっている場合(ステージⅢ)は100%、転移をきたしている場合(ステージⅣ)は63.7%と、ほかのがんに比べて予後が良好といえます。
米国では、臓器部位別にみると前立腺がんの罹患率(りかんりつ)(10万人当たりで、1年の間に新たに前立腺がんと診断される人の数)が最も高く、男性がんの約30%が前立腺がんです。米国男性の前立腺がんの生涯罹患リスクは17%で、これは一生の間に6人に1人が前立腺がんにかかる計算になります。日本でも前立腺がんの罹患数は急激に上昇しています。2011年における男性のがんでは、胃がんに次いで第2位(罹患率は10万人当たり126人)でした。
しかし、2015年の推計では、ついに男性がんのトップになり、年間の新患者数は9万8000人とされています。日本人男性の前立腺がんの生涯罹患リスクは10%、すなわち一生の間に10人に1人が前立腺がんにかかる、という数字です。また2015年の前立腺がん死亡者数は1万2000人とされており、男性の部位別がん死亡数で第6位になります。この傾向は2016年の推計でも変わっていません。このような急激な増加の背景としては、高齢化、食生活の欧米化などのほかに、PSA検査など診断方法の進歩が関係しています。
前立腺がんの検査と診断、治療の流れ
前立腺がんを早く見つけるには、血液検査でのPSA測定が重要です。採血によってこの値を測定するだけで、がんがあるか否かの目安をつけることができます。前立腺がんの好発年齢である50歳になったら、定期的なPSA検査をお勧めします。住民検診、職場検診、人間ドックなどにおける検査項目にオプションとして、PSAも組み入れて測定することが多くなってきました。自身の生活や仕事状況に合わせた検診システムを利用されるとよいでしょう。
PSAの正常値は決まっていませんが、実際の診断においては4.0ng/mlを基準値とし、これを上回る場合をがんの疑いありとして精密検査を行います。
当院ではPSA値が高い患者さんに、まず前立腺MRI検査を行います。MRIで前立腺がんが疑われる患者さんには、前立腺針生検という病理組織検査を行い診断を確定します。これは肛門から超音波の道具を挿入して前立腺を直接観察しながら、細い針を前立腺に直接刺して、組織の一部を採取するものです。採取した組織は専門の病理医が顕微鏡で検索し、がんの有無およびがんであればその顔つき(悪性度)を判定します。通常結果が判明するまで約2週間かかります。
病理組織診断で、Gleason score(グリソンスコア)と呼ばれるがんの悪性度が明らかになります。次にCTや骨シンチグラフィなどの画像検査で、ステージ(病期、がんの体内での広がり具合)を確定します。一般的にステージⅠ〜Ⅳ(またはA~D)に分類する方法とTMN分類が用いられています。ステージⅠ、Ⅱ、Ⅲ(T1-3N0M0/転移がないもの)を限局性がん、ステージⅣ(T4、N1M/隣接臓器浸潤(しんじゅん)、または転移があるもの)を進行がんと呼びます。グリソンスコアとステージとに加えて、患者さん自身の年齢、希望、併存症の有無等を総合的に考えて治療方針を決定することになります。
限局性前立腺がんの治療
まずリスク分類を行い、そのリスクに対応できる適切な治療法を選択します。
1.リスク分類
PSA値、がんの悪性度(グリソンスコア)、がんの進展状況(ステージ)により、治療後の再発の危険度(リスク)を3段階に分け、治療方針決定の目安にします。
| 再発の危険度 | ステージ・グリソンスコア・値 PSA |
|---|---|
| 低リスク群 | T2a/c~T1a ステージ)、3+3(6≦グリソンスコア、10≦P |
| 中間リスク群 | T2b ステージ または 7 グリソンスコア または 20≦PSA<1 |
| 高リスク群 | T3/T2c ステージ または 8≧グリソンスコア または 20>P |
2.リスク分類と治療法
【低リスク群の治療】
低リスク群ではがんは比較的おとなしいことが多いため、治療により再発する可能性は少ないとされています。場合によっては、すぐに治療しないで経過を見ることもあります。
- 手術/前立腺全摘術
- 放射線療法
- 監視療法(無治療経過観察)/経過を見ながら必要があれば根治(こんち)治療を行います。
【中間リスク群の治療】
中間リスク群では、低リスク群に比べてがんの悪性度が高くなるため、適切な治療が必要です。
- 手術/前立腺全摘術+骨盤リンパ節郭清
- 放射線/ホルモン療法+放射線療法
【高リスク群の治療】
通常の治療では再発の可能性が高いため、できるだけ根治性を高める方法を併用して治療を行います。
- 手術/前立腺全摘術+骨盤リンパ節郭清
- 放射線/ホルモン療法+放射線療法
*各リスク群での選択肢間の治療成績は、ほぼ同等といわれています。
進行がんの治療
進行がんになると、がんが前立腺以外にも広がっているため根治は難しく、内分泌療法を行うことになります。前立腺は良性組織であってもがんであっても、男性ホルモンに依存して活動しているという、他のがんにはほとんどみられない際立った性質を有しています。ですから、この男性ホルモンを遮断すると前立腺がんの細胞は、それが前立腺そのものにあっても転移先の骨にあっても、活動を休止して冬眠状態のようになってしまうのです。これに伴ってPSAも下降してきます。このような、男性ホルモンを遮断する治療法が内分泌療法またはホルモン療法と呼ばれるもので、全世界で広く行われています。
実際には男性ホルモンの生産工場である精巣(睾丸)を摘出する、または精巣が男性ホルモンを分泌しなくなるような薬剤を定期的に注射する等の方法がよく用いられます。また、精巣から分泌された男性ホルモンが体内で効果を発現しないようにするための内服薬もあります。
このように切れ味のよい内分泌療法ですが、最大の問題点は効果が長続きしないということです。男性ホルモンを遮断し続けても、冬眠から目覚めて再び活発に活動しはじめるがん細胞が現れてくるのです(去勢抵抗性前立腺がん)。内分泌療法開始後どれくらいの期間をおいてホルモン抵抗性を獲得してしまうのかはよく分かっていません。早い患者さんで数か月、長続きする患者さんだと5~10年くらいといわれています。グリソンスコアの高い人、ステージの進んだ人ほど早く抵抗性となります。
去勢抵抗性前立腺がんの治療
初期の内分泌療法の効果がなくなった病態を去勢抵抗性前立腺がん(CRPC)と呼びます。進行が比較的緩徐であれば、新規ホルモン療法で治療します。これらの治療でも進行したり、痛みや画像所見の悪化など急速な進行がみられる場合などは、化学療法が選択されます。そのほかにステロイド剤、女性ホルモン剤、経口抗がん剤などが使用されることもあり、詳細については主治医に相談してください。
最後に
前立腺がんは、採血によるPSA検査という簡便な手段でがんを発見することができ、それによって前立腺がん死亡率を減少させることが可能です。50歳以上の方はぜひPSA検査を受けてください。前立腺がんが見つかった場合は、十分に納得できる治療を受けることが大切です。当院では、可能な限り患者さんの要望に沿った情報と治療を提供しています。
更新:2024.10.07
