人工透析ー根気強く共同作業を続けましょう
いわき市医療センター
透析センター外科
福島県いわき市内郷御厩町久世原
透析患者さんの高齢化
人工透析は腎臓(じんぞう)の機能が著しく障害されて、本来、尿から排出される毒素(尿毒素)や水分が排出できなくなった場合に必要となります。このような状態で透析を受けなければ、生命を維持することができません。
腎臓は、さまざまな理由で障害を受けますが、糖尿病や高血圧が原因となるケースが増えています。つまり、生活習慣病の一部として腎臓が悪くなるケースが増えているといえます。
また、年とともに髪の毛が白くなったり、肌にしわができたりするように、腎臓の機能も老化とともに少しずつ低下していきます。すなわち、先に述べたような生活習慣病を含む腎臓を悪化させる病気だけではなく、老化そのものが、腎臓の機能低下の原因となりうるわけですから、国内の高齢化とともに人工透析となるケースが増えています。最近は、新しく透析が必要になる患者さんの実に3分の1以上が75歳以上の高齢者だといわれており、透析を受けている患者さんのうち高齢者の割合がより一層増加しています(図)。
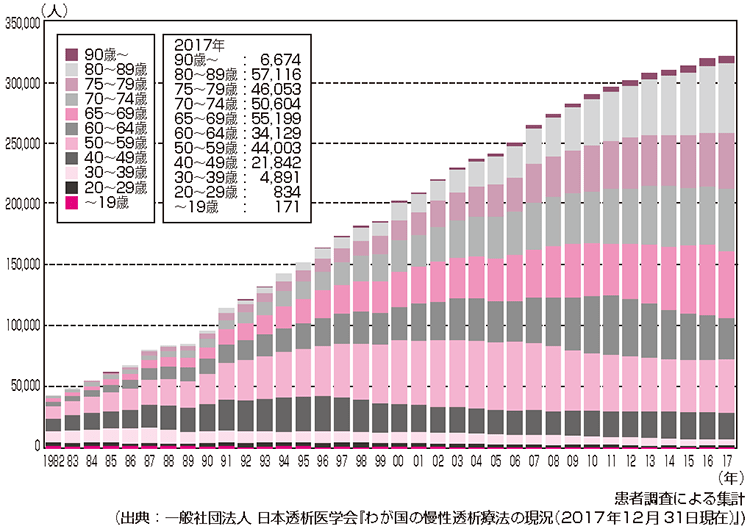
日本透析医学会がデータを発表するようになった1968年以来、国内の透析患者さんの数は一貫して増加し続け、2017年12月31日の時点で33万4505人、およそ400人に1人が透析を受けているという計算になります(図)。
人工透析の実際
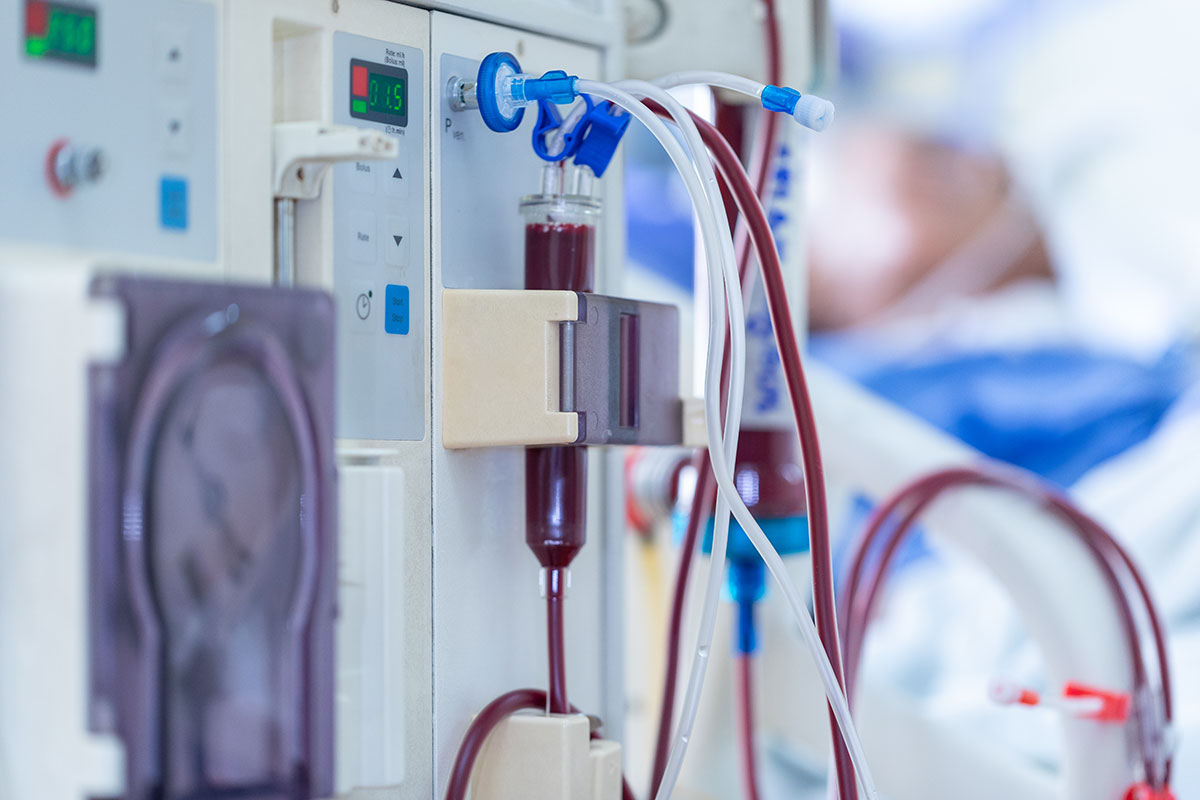
前述のように、腎臓の機能が低下すると尿毒素や水分が尿から排出できないため、その代用をするのが人工透析です。患者さんの血液を抜き取り機械に通して、尿毒素や水分を除去し、再び患者さんの体へ戻します。
国内の最も標準的な人工透析は、1回に3~4時間かけて週3回実施する方法です。したがって患者さんは週3回、透析設備のあるクリニックや病院に通院してベッドの上で透析を受けなければなりません。施設によっては、夜間に透析を実施するところもあり、透析を受けながら仕事をする患者さんもいますが、終生透析を受けるという生活は決して容易なものではありません。
また、ほとんどの患者さんが透析を受けているうちに尿が全く出ないか、ほとんど出ない状態になるので、透析を受けてから次の透析を受けるまでの間に溜(た)まった水分を、わずか3~4時間で抜き取ります。そのため、透析中や透析後に血圧が低下することもしばしばあり、透析後、帰宅時に気分が悪くなったり、帰宅してから翌日まで体調が悪いという訴えのある患者さんをよく目にします。
透析患者さんの自己管理
週3回3~4時間、透析を受けることだけが透析医療ではありません。
尿の出なくなった患者さんは、1日に500ミリリットルしか水分をとることができません。もし、尿が普通に出る人と同じように水分をとれば、全身に水が溜まります。肺にも水が溜まるので息ができなくなってしまいます。逆に、透析をしてから次の透析までに体に溜まる水分が少ないと、透析中に抜き取る水の量は少なくて済み、血圧の低下も抑えられ患者さんは楽に透析を受けることができます。
また、食べ物にも注意が必要です。特に気をつけなければならないのは、カリウムとリンの摂取です。どちらも尿から排出されるものですが、尿の出ない透析の患者さんは、透析で抜くしかありません。カリウムは生野菜やフルーツにたくさん含まれています。これらの食物をたくさん食べて、血液中のカリウムが上昇すると危険な不整脈が起きます。場合によっては、不整脈が原因で心停止を起こして死に至ります。
もう1つはリンです。生き物の骨や歯、さらに一つひとつの細胞の壁を作るためにリンは必要な成分なので、食べ物のほとんどにリンは含まれています。特に、リンが多いのは乳製品や魚介類です。摂取を制限しないと血液中のリン値はすぐに上がってしまいます。高濃度のリンに血管の細胞をさらすと、血管を作る細胞が骨を作る細胞へと変化していくという実験結果があります。
長期にわたって血液中のリンが高値であると、血管が骨のように固くなり石灰化を起こします。骨以外の組織が骨のようになって石灰化を起こすため、この現象を異所性石灰化といいます。血管の石灰化は高度な動脈硬化なので、心臓を取り巻く血管や脳の血管に強い動脈硬化が起きると心筋梗塞(しんきんこうそく)や脳卒中といった深刻な病気へと発展していきます。実際のところ、栄養を十分にとり、リンの値が上がらないようにすることは非常に難しいので、患者さんの多くは腸からのリンの吸収を少なくする薬を食事の直前か直後に内服する必要があります。
透析の患者さんは週3回の透析を受けていれば、それでいいというものではなく、健康を維持するためには、飲水や食事の厳密な制限、確実な内服を継続しなければなりません。
透析にならないために
人工透析は、かつては必ず死に至る病だった高度な腎機能障害の患者さんに、もう一度生きるチャンスを与える画期的な医療であるといえます。しかし、ひとたび透析が必要になると週3回の透析施設への通院、厳密な自己管理を余儀なくされます。もし、透析にならないようにできるなら、あるいは、腎臓の機能が低下してから透析に至るまでの時間を引き延ばすことができれば、それに越したことはありません。
前述のように、腎臓の機能が低下する原因はさまざまですが、糖尿病と高血圧が原因で、透析を受ける患者さんが増えています。こういった病気に罹患(りかん)していないかどうかを早期に見極め、早期に正しい治療を開始・継続していけば腎臓の機能が低下することを予防したり、遅らせたりすることができるはずです。
いわき市の透析患者さんの数は約1200人と推定されます。現在の全国平均では、透析の患者さんの頻度(ひんど)は400人に1人ですから、人口34万人のいわき市の場合、280人に1人が透析を受けていることとなり、全国の平均より40~50%高い割合で透析の患者さんがいることになります。なぜ、いわき市に透析患者さんが多いのか、はっきりとした理由は分かっていません。しかし、原因によっては、市民の一人ひとりの健康への意識の向上や医療者側からの積極的な働きかけで、透析の患者さんの数を減少させることができるかもしれません。
バスキュラーアクセスとは
先程から透析は患者さんの血液を抜き取り、体外で透析機器を用いて、尿毒素や水分を抜き取って、また、患者さんの体に戻すことで実施すると述べてきましたが、実際、どのようにするのでしょうか?
ほとんどの透析患者さんの腕には、シャント(shunt)と呼ばれるものがあります。シャントは、英語で分岐、短絡、バイパスを意味します。自然な状態では、腕の動脈から手の先端へ流れた血液は、再び静脈へ集まって心臓へ戻っていきます。
手の先端から見たときに、手首よりも胴体に近い場所で動脈と静脈をつなぎ、血液が手の先端へ行く前に静脈へ流れるようにバイパスさせる状態がシャントです。動脈の血液が手首より胴体に近いところで静脈へ流れ出すと、徐々に腕の静脈は太くなり、大量の血液が高速で静脈を流れるようになります。こうして、太くなった静脈へカテーテルを留置して、血液を抜き透析機器の回路を通過させたあと、太くなった静脈の別の場所に留置されたもう1つのカテーテルから体に戻されます。シャントになっていない通常の血管では、血管の太さや、流れる血液の量が少ないことから、カテーテルを留置したり透析に十分な量の血液を抜き取ることができません。シャントは、透析に必要な血液に到達(=アクセス)するための重要な手段です。そのため〝血管の〟を意味する「バスキュラー」という言葉を前に付けて、バスキュラーアクセスと呼ばれます。
バスキュラーアクセスなしに、透析は実施できず「バスキュラーアクセス」は、「透析患者のアキレス腱」に例えられます。
しかし、シャントにトラブルはつきものです。静脈はもともと多量の血液が高速で流れることを想定した組織ではありません。そのため、人の体はシャントを作った静脈に対して、「何かおかしなことが起きているぞ!」という感覚を持ってしまい、自ら流れる血液を減らすために血管に狭窄(狭くなること)が起こります。これは、ある意味、体の正常な反応といえます。しかし、この反応のためにシャントを流れる血液の量が極端に減ったり、この反応がさらに進んで血管が閉塞(へいそく)(閉じること)してしまうと透析ができなくなります。
これを防ぐために、透析患者さんに接するスタッフは常に聴診器でシャントを流れる血液の音を聞いたり、手で触れて血管の張り具合を確認したりして細心の注意を払います。もし、何か異常があれば、直ちに超音波や血管の造影検査を行い、狭窄が見つかればバルーン(風船のようなもの)を血管内で膨らませて、狭窄部を元に戻す治療を行う必要があります。
欧米では、腎臓の機能が著しく低下した患者さんに腎臓移植を実施するケースが日本よりはるかに多いです。脳死ドナーの臓器提供が普及している欧米では、仮に透析が必要となっても、数年ほど待てば、腎臓移植を受けて透析から解放されます。一方、脳死ドナーからの臓器提供がきわめて少ない日本では、家族からの腎臓の提供がない限り、移植を希望しても15年以上待たなければなりません。こういった日本の事情を考えると、シャントにトラブルが起きた場合に小まめに修復を行い、シャントを少しでも長持ちさせることはとても大切なことです。
当院でも2017年より、バスキュラーアクセス専門の外来を開設しました。外来では、近隣施設の患者さんのシャントの状態を定期的に超音波でチェックしており、トラブルが起きた場合は、バルーンを用いた血管内治療を中心とした治療を行い対応しています。
社会の高齢化とともに、腎機能の著しい障害のため透析が必要な患者さんは増加しています。それは、すなわち透析患者さんの高齢化を意味します。高齢化が進めば、感染症、心疾患、脳血管障害、骨折などの整形外科的疾患などで当院のような総合病院を必要とする透析患者さんは増加すると予想されます。
また、透析患者さんのアキレス腱と呼ばれるバスキュラーアクセスの状態を長期にわたって良好に保つことも、当院の重要な役割です。
一方で、透析患者さんは自己管理をしっかり行い、自らの健康を守る必要があります。患者さんと医療者との根気ある努力と共同作業こそが、透析医療の成功の鍵です。
更新:2022.03.08
