消化管がん(食道がん・胃がん・大腸がん)の最新治療
浜松医科大学医学部附属病院
上部消化管外科・下部消化管外科
静岡県浜松市東区半田山
消化管がんとは?
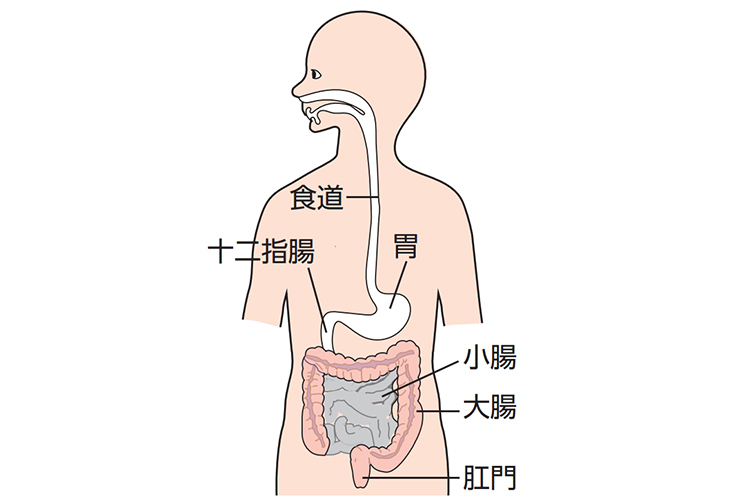
消化管は、食道から肛門まで一続きの粘膜に被覆された、食物の消化・吸収・排泄(はいせつ)に重要な管状の臓器です。食道、胃、十二指腸(じゅうにしちょう)、小腸(空腸(くうちょう)、回腸(かいちょう))、大腸(結腸(けっちょう)、直腸(ちょくちょう))、肛門に分かれます(図1)。
消化管にできるがんを「消化管がん」と呼びます。日本の部位別がん罹患(りかん)(病気になる人)数(2018年)において、大腸が1位、胃が2位で、がん死亡率(2020年)は胃が1位、大腸が2位を占めています。
消化管がんの症状とリスク
消化管がんは、食物が通過する内腔(ないくう)側の粘膜から発生します。早期の段階だと自覚症状はほとんどなく、検診などで発見されることが多いです。一方で、進行すると次第に症状が出現します。

食道がんの主な症状は、食べ物のしみる感じ、飲み込むときの違和感やつかえ感、咳(せき)、声がれなどです。胃がんの症状は、胃もたれ、みぞおちの痛み、吐き気、食欲不振、黒色便などで、大腸がんの症状は、お腹(なか)の張る感じ、便秘や下痢、便が細くなる、残便感、血便などです。いずれのがんも、貧血による症状や体重減少、痛みなどが出現することがあります。
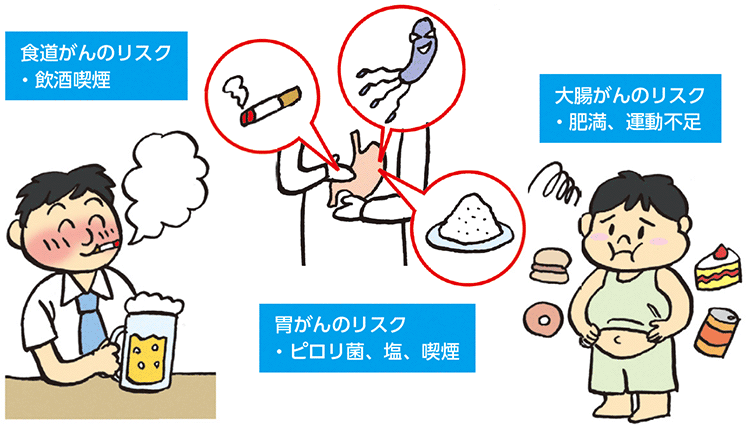
また、がんの原因やリスクを知っておくことも大切です。食道がんでは、飲酒や喫煙、熱いものや辛いものを多く食べる食習慣が、胃がんでは、ピロリ菌感染や塩分の多い食事、喫煙が、大腸がんでは、食生活の欧米化(魚食ではなく肉食や脂肪分摂取の増加)や運動不足、肥満、喫煙などが、発がんのリスクを高めるとされています(図3)。
消化管がんの診断
消化管がんが疑われたときは内視鏡検査(ないしきょうけんさ)(胃・大腸カメラ)を行い、生検(せいけん)(病気の一部を採取)および病理組織検査(びょうりそしきけんさ)(顕微鏡検査)でがん細胞の有無などを調べます。
がんと診断された場合は、血液検査やCT検査などを行い、進行の程度を評価します。病状によっては、全身麻酔でお腹に小さな穴を開けて、がんの広がりをみること(審査腹腔鏡検査(しんさふくくうきょうけんさ))もあります。
検査結果をもとに進行度(ステージ)を診断し、患者さんと相談しながら、治療方針を決定していきます。
消化管がんの治療
消化管がんの治療には、内視鏡治療、手術、抗がん剤(化学療法)、放射線治療などがあり、がんの部位や進行度に応じて、最適な治療法を決定します。
粘膜内にとどまる早期がんの一部は、内視鏡治療が可能です(「消化管がんの早期診断と内視鏡治療」参照)。進行がんの多くは、手術単独、または手術と抗がん剤の組み合わせによる治療の対象となります。
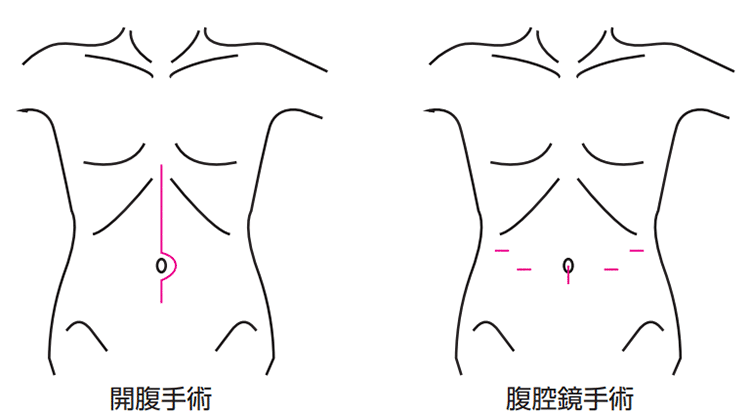
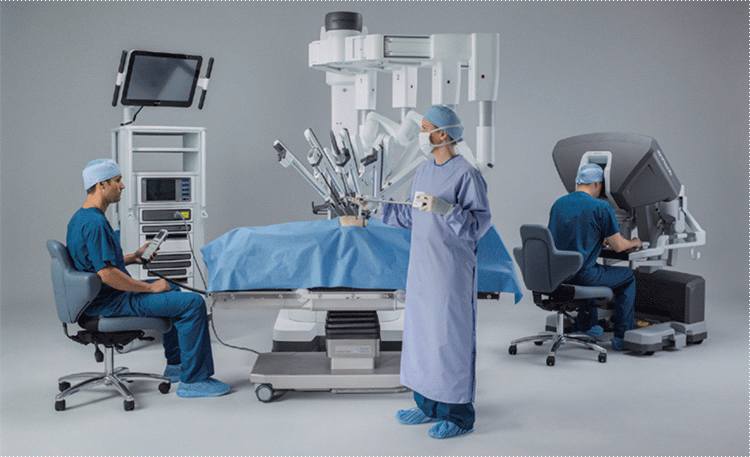
手術には従来の開胸手術(かいきょうしゅじゅつ)や開腹手術(かいふくしゅじゅつ)に加え、小さな創(きず)で行う胸腔鏡(きょうくうきょう)・腹腔鏡手術があり、最近ではロボット支援手術の適応となることがあります(図4、5)。ロボット支援手術では、さまざまな利点から、根治(こんち)(完全に治すこと。治癒)性や安全性の向上が期待されています。当院では、すべての方法に対応可能です。
がんが、周囲の組織や臓器、全身に広がった場合には、化学療法、放射線治療、免疫療法などが治療の選択肢となります。治療でがんが制御できた場合には、手術を行うこともあります。
患者さんの状態に応じて、消化器内科・外科、放射線治療科、緩和ケアチームで連携し、最適な治療方法を相談・選択しています。
当科の特色
●食道がん 免疫療法について
進行・再発した食道がんに対して、従来の化学療法と、近年登場した免疫チェックポイント阻害薬(ニボルマブ、ペンブロリズマブ)を併用すると、治療効果が高まることが報告され、新たな標準治療となりました。
また、一部の食道がんに対しては、手術後に追加する補助療法として、ニボルマブが使用できるようになりました。
●胃がん 機能温存手術について
胃がんに対する標準的な手術方法は、胃の周囲のリンパ節郭清(*)を伴う胃切除術です。これは、胃の半分から全部を切除するため、術後に食事摂取量の減少などが生じます。
そこで、リンパ節郭清の不要な胃粘膜下腫瘍や、一部の胃がんに対して、胃局所切除術(加えて、限局的なリンパ節郭清)などの機能温存手術を選択することがあります。当院では、腹腔鏡と内視鏡の合同手術(LECS)によって、胃の切除範囲を最小限とする機能温存手術を行っています。
* リンパ節郭清:手術の際に、がんを取り除くだけでなく、がんの周辺にあるリンパ節を切除すること
●大腸がん 肛門を温存できる手術
直腸がんに対して、化学放射線療法を併用した、肛門を温存する手術を積極的に行っています。これは、85%の症例で一時的人工肛門および永久人工肛門を回避可能です。
他院で治療困難な合併症がある症例や、進行・再発している大腸がんに対して、積極的な集学的治療も行っています。
また、潰瘍性大腸炎やクローン病などの炎症性腸疾患も、腹腔鏡を用いた手術を行い、術後の機能温存と低侵襲(体に負担の少ない)化が可能となっています。さらに、遺伝性疾患である家族性大腸腺腫症や遺伝性大腸がんに対して、専門外来と連携し、手術の内容や時期について、適宜相談しています。
更新:2023.10.26
