大腸がん:右側と左側で症状の違う大腸がん
札幌孝仁会記念病院
消化器外科
北海道札幌市西区宮の沢
大腸がんとは?
大腸がんは50〜70歳代に多く、60歳代にピークがあります。
早期がんは症状に乏しく、進行していくにつれ、便秘・下痢(げり)・血便・貧血・腹部腫瘤(ふくぶしゅりゅう)などの症状が出てきます。早期のうちにがんを発見すべく、一定の年齢になったら、定期的に健診を受けることが望ましいです。
右側大腸がんと左側大腸がんの症状
右側大腸がん(盲腸(もうちょう)から横行結腸(おうこうけっちょう)まで)は、便が液状なので、通過障害になりにくく症状が出にくいです。そのため、がんが大きくなってから腫瘤として触知されたり、じわじわと出血が続き、貧血を指摘されて発見されることが多いです。
左側大腸がん(下行結腸(かこうけっちょう)から直腸まで)は、肛門に近く便が有形になるため、比較的早い時期から、便の性状変化(血便・細い便・下痢と便秘を繰り返す)や、通過障害(便秘・腸閉塞(ちょうへいそく))で発見されることが多いです。
診断までの流れ
無症状の方は、健診で便潜血検査(便の中の出血の有無を調べる検査)を行います。症状がある方・便潜血検査が陽性の方は、消化器科を受診いただき、下部消化管内視鏡検査(大腸カメラ)をして、大腸がんの存在と質的診断(良性か悪性かの確認)を行います。
大腸がんと言われた方には、粘膜内にとどまる早期のがん以外は、進行度の確定(リンパ節転移や遠隔転移の有無)のために、超音波(エコー)検査や、胸腹部造影CT、MRI、PET(ペット)-CTなどの画像診断検査を行い、治療方針を決定します。
治療と予後
1.内視鏡的治療
リンパ節に転移の可能性がない早期がんに行います。
2.手術治療
大腸がんの手術治療
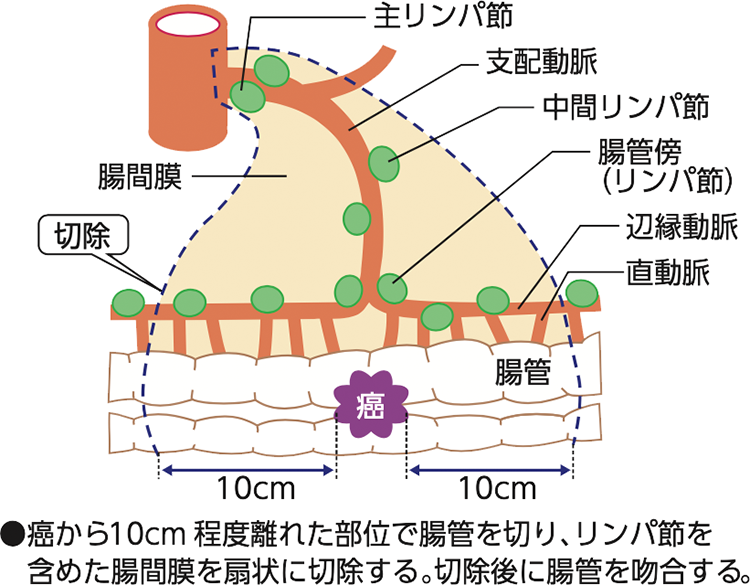
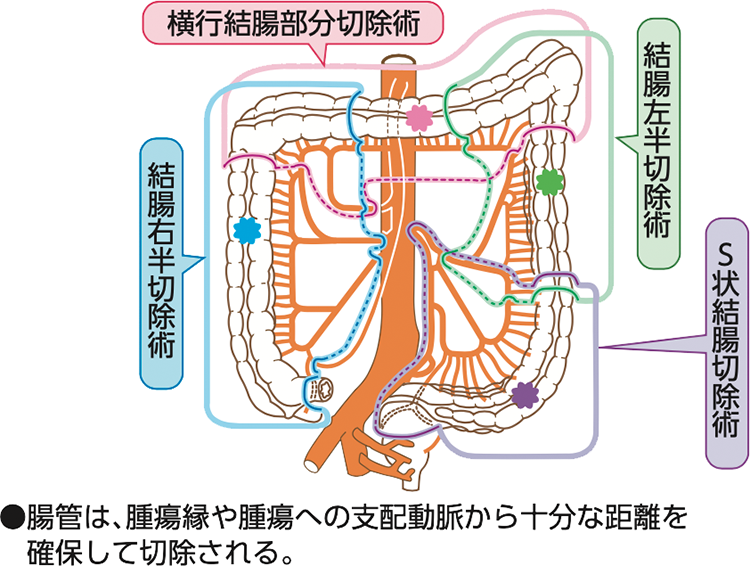
大腸がんの手術は、がんを取り除くだけでなく、がんの周辺にあるリンパ節を切除すること(リンパ節郭清(せつかくせい))が基本となります(図1)。大腸の切除範囲は、がんの存在する部位によって決定されます(図2)。
最近は、ほとんどの手術が、術創(じゅつそう)が小さく低侵襲(ていしんしゅう)(体に負担の少ない)である腹腔鏡下(ふくくうきょうか)で行われるようになっています。術後の疼痛(とうつう)(痛み)が軽減され、離床や食事開始が早められるという利点があります。
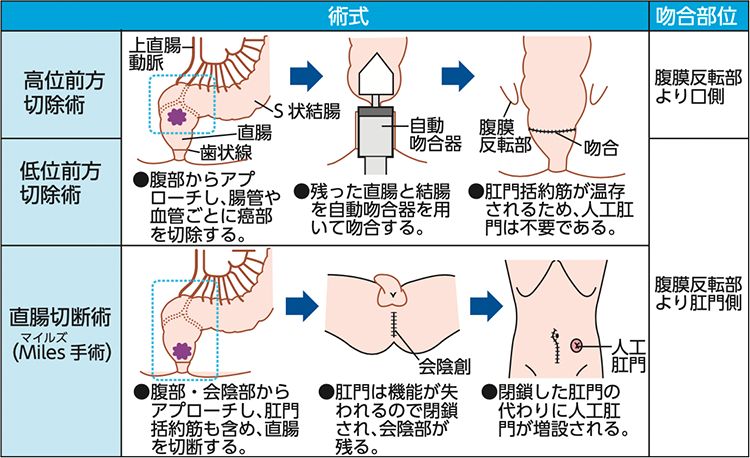
直腸がんの手術治療
直腸がんの術式は、がんの位置によって選択されますが、肛門に近い場合は、人工肛門(ストーマ)の造設が必要となります。主な切除法には、高位前方切除術・低位前方切除術・直腸切断術があります。いずれも最近は腹腔鏡下で行うことが多いです(図3)。
(図1〜3は、医療情報科学研究所 編集『病気がみえるvol.1 消化器』、メディックメディア、2020年より引用)
3.薬物療法
大腸がんの薬物療法は、術後の再発を予防するために行う術後補助化学療法と、切除が不能な進行・再発している大腸がんに対して行う化学療法の2つがあります。
大腸がんに適応が認められている薬剤は大きく分けて、①抗がん剤、②分子標的治療薬(ぶんしひょうてきちりょうやく)、③免疫チェックポイント阻害薬の3つです。実際の治療は、それらの薬剤を何種類か組み合わせてレジメン(抗がん剤を実際に投与する際の計画書)を作り、行われます。
切除不能な進行大腸がんに対して薬物療法が効果を現した場合、原発巣(げんぱつそう)(最初にがんが発生した病変)の切除が可能となることがあります。
4.放射線療法
肝転移(かんてんい)や肺転移、遠隔リンパ節転移などに対して、陽子線治療やサイバーナイフ(詳しくは(「陽子線治療による最新医療」、「サイバーナイフ」))が行われます。
大腸がんは、ステージ(病期、進行度)期までのものは、手術療法で治癒が可能です。大腸がん全体の5年生存率は、ステージⅠ期では91.6%、Ⅱ期では84.8%、Ⅲ期では72.0%となっています。直腸がんは、結腸がんよりそれぞれ各ステージで5〜10%程度悪い傾向です。
更新:2025.07.14
