多職種・地域医療連携による心不全のチーム診療
山梨大学医学部附属病院
循環器内科
山梨県中央市下河東

心不全とは?
「心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です」と、日本循環器学会および日本心不全学会により、定義されています。

国内の循環器疾患の死亡数は、がんに次いで第2位となっており(1)、心不全による5年生存率は50%と高くなく、75歳以上では、がんの5年生存率より低いといわれています。そのため2016年に、日本循環器学会および日本脳卒中学会により、「脳卒中と循環器病克服5ヵ年計画」が策定され、2018年には循環器病対策基本法が成立しました。各都道府県では、この法に従い医療体制の整備にあたっていますが、当院でもこの法案を意識した診療を行っています。
[出典](1)厚生労働省ホームページ、厚生統計要覧「第1編人口・世帯 第2章人口動態」(https://www.mhlw.go.jp/toukei/youran/indexyk_1_2.html)、2021年
心不全はなぜ起こる?
心臓は全身に血液を送るポンプの働きをしていますが、これが何らかの原因で機能しなくなると、心不全となります。心不全は、すべての心疾患で起こりうる、またすべての心疾患の終末像といえます。
心疾患には、心臓に酸素や栄養を送る働きをしている冠動脈が狭窄(きょうさく)したり閉塞(へいそく)したりする虚血性心疾患(きょけつせいしんしっかん)(狭心症(きょうしんしょう)、心筋梗塞(しんきんこうそく))、心筋に何らかの障害が起きる心筋疾患(心筋症、心筋炎)、心臓の弁の問題(狭窄および逆流)である心臓弁膜症、先天的な心臓の構造異常である先天性心疾患、脈が速くなったり、遅くなったり、乱れたりする不整脈などがあります。
これらは発症と同時に問題となる場合と、慢性に経過し、過大な負荷がかかったり、代償が効かなくなったりした際に急性増悪(ぞうあく)(※)を起こす場合とがあります。また、基礎心疾患が複数重なることや、あるいは心疾患以外の疾患が、心不全増悪に大きく影響する場合もあります。一般的には、心臓のポンプとしての機能が低下することが多いですが、最近は、必ずしもポンプの力が低下していなくても、心不全となることがわかっています。
心不全の症状としては、息切れ、呼吸困難、起坐呼吸(きざこきゅう)(横になると苦しく、座ると楽になる)などの肺うっ血症状、浮腫(ふしゅ)、体重増加などの体うっ血症状、倦怠感(けんたいかん)、易疲労感(いひろうかん)(疲れやすい)、食欲不振、意識障害などの低心拍出があり、これらの症状が組み合わさって現れます。このような症状が出現した場合、医療機関の受診が必要です。
(※)増悪:もともと悪かった状態がもっと悪くなること
心不全はどのようにして治す?
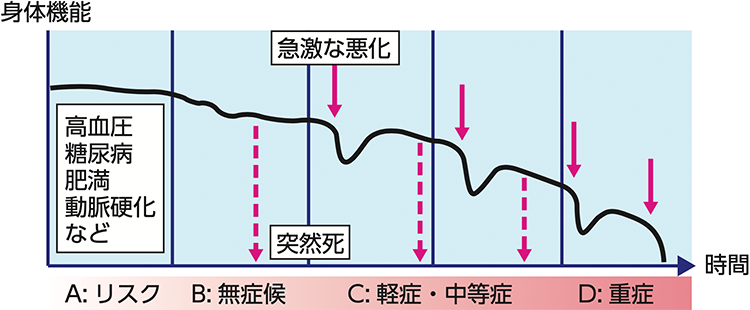
心不全は、4つのステージに分類され(図1)、それぞれ治療の方法が少し異なります。ステージA、Bは、心不全の予防のための治療になり、ステージC、Dで、本格的な心不全の治療が行われます。心不全の治療には、薬物治療と非薬物治療、基礎心疾患に特化した治療と基礎心疾患の種類によらない、共通した治療があります。
心不全の薬物治療は、利尿薬、血管拡張薬、ACE/ARBなどの心保護薬、β遮断剤(しゃだんざい)、強心薬などが使われますが、最近になり、新しい機序(仕組み)の薬剤が次々と登場してきました。また心疾患の種類により、抗血小板薬や抗凝固薬といった、いわゆる血液サラサラ薬がよく使用されます。
非薬物治療では、特に基礎心疾患、あるいは最も影響の強い病態に特化した治療が行われます。
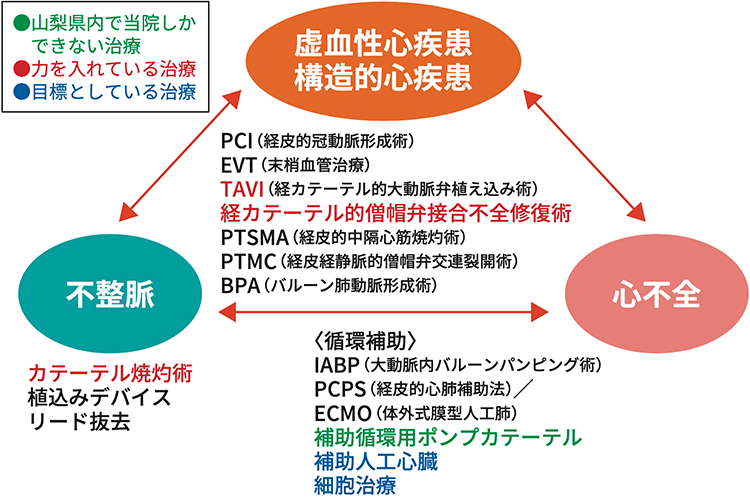
例えば、虚血性心疾患では、狭窄あるいは閉塞した血管を広げたり、バイパスをつくったりする手術を行います。弁膜症では、問題となる弁を外科的あるいはカテーテル(医療用の細い管)を使って置換したり、形成したりします(「TAVI 体への負担が少ない心臓弁膜症治療」、 「僧帽弁膜症へのカテーテル治療」参照)。脈が遅い不整脈にはペースメーカーを植え込んだり、心室頻拍(しんしつひんぱく)や心室細動(しんしつさいどう)が起こりやすい方には、植込み型除細動器を植え込んだりします。脈が速い不整脈には、高周波のカテーテル焼灼術(しょうしゃくじゅつ)が行われます(「心房細動に対するカテーテルアブレーション」参照)。当科の診療内容を「図2」に示します。
多職種連携による包括的な治療
心不全の治療の中には、薬物治療や非薬物治療以外に、基礎心疾患の種類に関係なく、共通した介入手段があります。特に高齢社会になり、基礎心疾患のはっきりしない心不全、心機能が悪くない心不全、入退院を繰り返す心不全の症例が増加し、心不全パンデミックと呼ばれています。75歳以上に関しては、がん患者の数を超え、5年生存率もがん患者より悪いといわれています。
がんとの違いは、がんの進行は疾患そのものに依存していますが、心不全の進行は、生活習慣すなわち患者さん側の理由に依存する割合が大きいことです。そこで、看護師による生活習慣の教育、栄養士による食事・栄養指導、薬剤師による服薬指導、理学療法士による心臓リハビリテーション、社会福祉士による医療福祉サービスの紹介など、多職種連携による包括的アプローチが推奨されています(図3)。
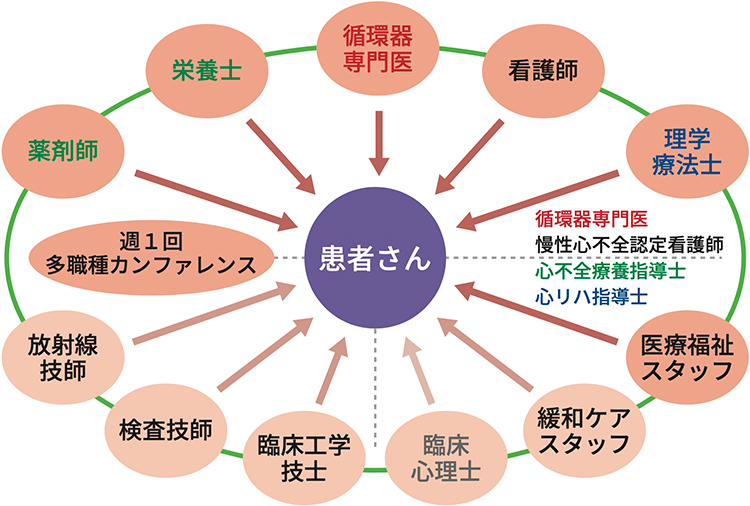
(IPW:Inter-professional work)による専門医療チーム
当院では週1回、医師、看護師、理学療法士、薬剤師、栄養士、社会福祉士等による多職種カンファレンス(検討会)を行い(写真)、心不全を含む循環器疾患の入院患者さんのすべての症例で、診療方針を話し合っています。このような包括的アプローチは、すべてのステージの心不全患者さんおよび他の循環器疾患で必要であり、当科の関連病院でも行われるようになってきました。

更新:2024.04.26
