#子宮頸がん どうする?
平塚市民病院
産婦人科
神奈川県平塚市南原
子宮がん検診で異常を指摘されたら、どうする?
子宮がんには、胎児が育つ子宮体部(しきゅうたいぶ)に発生する体がんと、産道の部分に発生する頸(けい)がんの2種類があります。同じ臓器に発生しますが、2つのがんは全く異なる病気です。
頸がんでは年間約3万2000人の患者さんが発生しますが、これは女性の年間新規がん患者数の第5位に位置します。30歳代から40歳代に好発し、小児がんを除くと最も若年に好発するがんの1つで、若い女性の未来を奪う病気です。比較的ゆっくり進行し、検診を受けていれば早期発見が可能です。実際に、頸がん全体の約60%(約2万1000人)はごく初期の上皮内(じょうひない)がんで発見され、子宮を摘出せずに完治が期待できます。
この段階を過ぎると、Ⅰ期、Ⅱ期となり、広汎子宮全摘出術という大規模な手術が必要となります。約6時間前後の時間を要し、排尿障害やリンパ浮腫(ふしゅ)などの後遺症が残る場合があります。完治は望めますが、術後の生活は大きく制限されてしまいます。
Ⅲ期、Ⅳ期になると手術の可能性はなくなり、放射線治療、抗がん治療に限定されてしまいます。完治の可能性はほぼなくなり、5年生存率は50%以下となってしまいます。治癒できず、命を落とす方が年間2600人に達します。初期で発見できる可能性が高いにもかかわらず、そのチャンスを逸してしまうと、厳しい現実が待っていることになります。
子宮を摘出しなくてもよいのでしょうか?
子宮頸がんは、いわゆる前がん病変を経由して発生するといわれています。前がん病変を総称して、子宮頸部異形成と呼びます(表1)。比較的ゆっくり変化するといわれ、正常からがんに移行するのに年単位の時間を要すると考えられています。
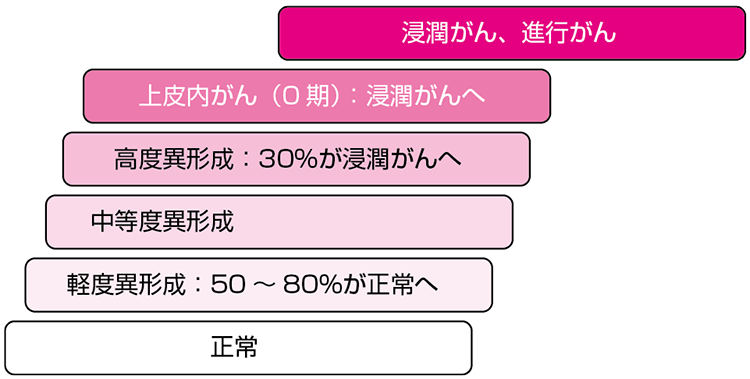
異形成のうち、最も軽いものを軽度異形成と呼び、50~80%が自然に正常に戻ります。一方、最も程度の重い高度異形成は、30%が浸潤(しんじゅん)がんへと進行します。最も初期のがんは上皮内がん(0期)と呼ばれ、周囲に浸潤したり転移したりする可能性がほとんどありません。
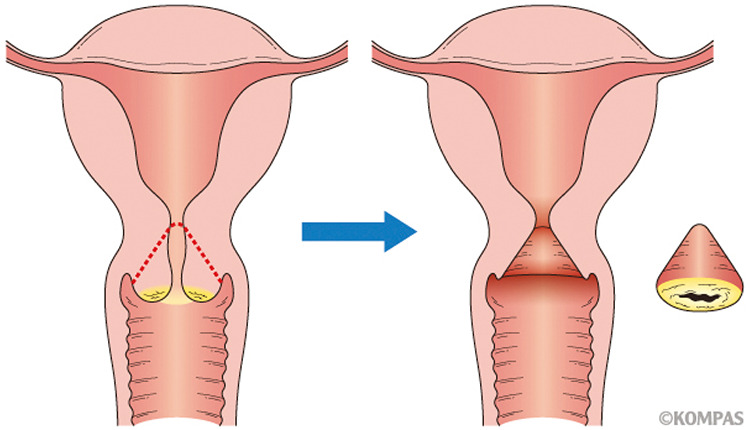
上皮内がんに対して行われる治療は円錐切除術です。病変を含む子宮頸部の出口部分を、超音波メスを用いて円錐形に切除します。ちょうど、ソフトクリームのコーンのようにくり抜くので、こう呼ばれています(図)。全身麻酔下で、わずか30分程度の所要時間で終わり、出血も少なく、体にやさしい手術といえます。子宮を温存した上でも治癒率はほぼ100%で、臨床的に再発の可能性は非常に低いものです。子宮の出口を削り取るため、早産のリスクが若干上昇するといわれていますが、妊娠・出産は可能です。0期と呼ばれる上皮内がんまでの段階で発見できるかどうかが、とても重要であることが分かります。
子宮がん検診の重要性
子宮がん検診は、健康増進法という法律に基づき、地方自治体が行う事業の1つです。20歳以上の女性を対象に、2年に1回、問診と内診、細胞診を行います(平塚市は1年に1回、2500円/表2)。所要時間は5~10分程度で、ほとんどの方は診察に伴う強い痛みは感じません。採取した細胞を顕微鏡で調べることで、前がん状態かどうかだけでなく、初期がんか進行がんかをかなり正確に診断できます。検診が有効なため、子宮がんのうち上皮内がんで見つかる割合は60%以上といわれています。上皮内がんであれば、子宮を摘出しなくても、円錐切除術での完治が期待できます。

検診の重要性を理解いただけたと思いますが、実は、検診には大きな問題があります。せっかくがんを早期に発見できる機会なのに、受診する方はわずか20数%程度です。この数字は10年来変わらず、がん検診事業の大きな課題と考えられています。好発年齢を考えると、20歳代、30歳代の方々の受診が非常に重要です。せっかく赤ちゃんを授かったのに、妊娠を機会に浸潤がんが見つかり、赤ちゃんをあきらめなければいけないこともあります。仕事が忙しく検診を受けられない間に、病気が進行している可能性もあります。閉経したから子宮がんにはならない、ということもありません。
友だちや親族で、子宮がん検診を受けていない方がいたら、強く受診を勧めてください。
更新:2024.01.25
