知っておきたい脊椎・脊髄の病気ー病態から治療まで
いわき市医療センター
整形外科
福島県いわき市内郷御厩町久世原
脊椎・脊髄の仕組みと役割(図1)
人間の背骨(せぼね)は、脊柱(せきちゅう)と呼ばれ、頚椎(けいつい)(7個の椎骨)、胸椎(きょうつい)(12個の椎骨)、腰椎(ようつい)(5個の椎骨)、仙骨(せんこつ)(5個の仙椎)と尾椎(びつい)(3~4個)から構成されています。脊柱を構成する各々の椎骨は、椎間板(ついかんばん)と呼ばれる軟骨や靱帯(じんたい)、椎間関節で連結され、体の支持、脊椎の可動性、そして脊髄(せきずい)と呼ばれる神経組織を保護する役割を担っています。
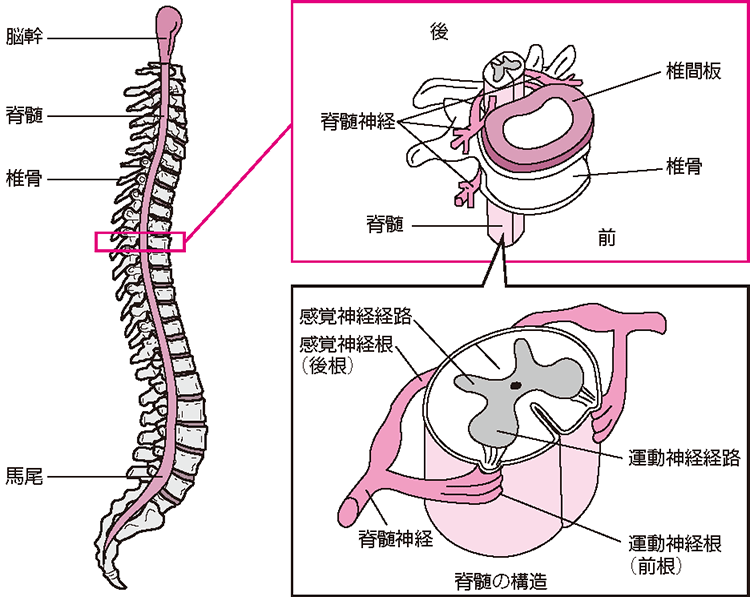
脊髄は脊柱の中(脊柱管)にあり、脳から腰部まで連続する神経組織です。脊髄の先、腰部から殿部(でんぶ)にかけては、馬尾神経(ばびしんけい)と呼ばれる馬の尻尾のような神経の束があります。脊髄は、脳から出た指令を体の各部分に伝え、逆に体の各部分で感じた痛みや温度などの感覚を脳に伝える重要な経路です。脊髄は脳と同様に中枢神経と呼ばれ、一度損傷し障害を受けてしまうと、なかなか回復しにくい組織です。そのため、脊髄は損傷を受けにくいように、脊柱という丈夫な骨で保護されています。
これから述べる病気は、脊椎・脊髄疾患の代表的な病気です。脊椎や周囲の椎間板や靱帯、そして脊髄神経そのものの病気によって、さまざまな症状が出現します。症状は軽症から重症まで多岐にわたり、特に脊髄に関しては、前述のとおり一度障害を受けると回復しにくいため、適切な時期に適切な治療を受けることが重要です。
頚椎椎間板ヘルニア
1.病態と症状
頚椎には7個の椎骨がありますが、椎間板は、その椎骨と椎骨の間にある円形の軟骨です。椎骨にかかる衝撃を吸収し、脊柱を支えています。椎間板は、内側にある髄核と、外側にある線維輪(せんいりん)からなります。椎間板ヘルニアは、加齢などに伴う変性(退行性変性)によって、椎間板の外側の線維輪が断裂し、その部分から髄核や線維輪が脊柱管内に飛び出し、脊髄や脊髄より分岐した神経根を圧迫する病気です。
脊髄が圧迫された場合
脊髄が圧迫されると、脊髄症と呼ばれる症状が現れます。脊髄症は、左右両方の手指全体の感覚が鈍くなり、しびれ感が出ることがあり、手指を使って細かい作業がしにくくなります(手指巧緻運動障害(しゅしこうちうんどうしょうがい)といいます)。箸を使って上手に食事がとれなくなったり、ボタン掛けができなくなったり、字が上手に書けなくなるといった症状です。また、歩行にも障害が現れることがあります。階段昇降(特に下り)で手すりが必要となり、平地でもふらついてまっすぐ歩くことができなくなることがあります(痙性歩行(けいせいほこう)といいます)。
脊髄症がさらに悪化すると、膀胱直腸障害といって、排尿や排便の機能に障害が出現することがあります。おしっこを出した後も、尿意がすぐに現れ、頻回(ひんかい)にトイレに行ったり(頻尿)、おしっこがすっきり出切らなかったり(残尿感)、漏らしてしまったり(失禁)、逆におしっこが出なくなってしまう(尿閉)ことがあります。また、排便機能の障害として、便秘になることがあります。
神経根が圧迫された場合
神経根が圧迫されると、神経根症と呼ばれる症状が現れます。通常は、左右どちらかの肩まわりから腕、手指にかけての痛みや感覚障害、しびれ感、脱力感などの症状です。前述の脊髄症の多くは、手指のしびれを初発症状としますが、神経根症の場合、痛みで発症することが多いとされています。
2.診断・検査
頚椎椎間板ヘルニアの診断には、問診による病歴や自覚症状の確認と身体診察を行います。検査は頚椎単純レントゲン写真やMRI、CT、脊髄造影検査などを実施します。特にMRIは椎間板ヘルニアの状態や脊髄の状態がよく描出されるため、有用な検査です。
3.治療
痛みで発症する神経根症の場合、まずは手術以外の治療(保存療法といいます)を行います。神経根症の場合、一般的には保存療法や安静で軽快することが多いとされています。保存療法は、消炎鎮痛剤などの薬物療法を中心に行いますが、症状が改善しない場合はブロック注射を併用することもあります。薬物療法では、最近さまざまな鎮痛補助薬が使えるようになってきました。以前は痛みに対して、いわゆる一般的な痛み止めが処方されてきましたが、効果が不十分なことがありました。近年は神経痛に効きやすい薬として、抗てんかん薬が有効とされています。
数週間の保存療法でも症状が改善しない、中等度から重度な麻痺(まひ)がある、脊髄症の症状がある場合には手術療法を行います。特に脊髄症の症状がある場合には、保存療法を続けても症状は改善せず、進行することがあります。一般的に前方除圧固定術という手術法が行われており、全身麻酔下で仰向けの姿勢で行います。頚部の前方を5㎝程度、横もしくは斜めに切開し、頚椎の前方より椎間板を切除し、飛び出したヘルニアを摘出します。椎間板は切除してしまうため、切除した椎間板のスペースに、腸骨からの骨や人工物を挿入し固定します。手術は2時間前後かかり、入院は2週間前後必要です。
頚椎症(頚椎症性脊髄症・頚椎症性神経根症)
1.病態と症状
前述の頚椎椎間板ヘルニアは、椎間板という軟骨によって神経が圧迫され、症状を引き起こす病気です。一方、頚椎症は椎間板や椎体の加齢に伴う変化(退行変性)によって、骨棘(こっきょく)と呼ばれる骨の棘(とげ)が形成されたり、靱帯が分厚く肥厚(ひこう)したりすることで、神経の通り道である脊柱管が狭くなる病気です。頚部の痛みやこり感、頚(くび)の動きが悪くなる(可動域制限)といった局所症状が出現します。この局所症状に加え、脊髄が圧迫されることによって引き起こされる脊髄症の症状が現れたり(頚椎症性脊髄症)、神経根が圧迫されることによって引き起こされる神経根症(頚椎症性神経根症)が現れたりすることがあります。
2.診断・検査
頚椎症の診断には、問診による病歴や自覚症状の確認と身体診察を行います。検査では頚椎単純レントゲン写真やMRI、CT、脊髄造影検査などを実施します。
3.治療
頚椎症性脊髄症と頚椎症性神経根症では、治療方針が変わります。痛みが主訴である頚椎症性神経根症の場合、まずは薬やブロック注射などによる保存療法を行います。数週間の保存療法で改善がない場合や、中等度から重度な麻痺がある場合には手術療法が行われます。
一方、頚椎症性脊髄症は、症状が軽い場合には薬による保存療法が行われます。しかし歩行時のふらつきや階段昇降、特に下りが難しいなど、症状が中等度以上にある場合や、進行性に悪化する場合には、手術療法が選択されます。一般的に、頚椎症性脊髄症は自然に改善することはまれとされています。長期的に経過をみた場合、徐々に症状が進行することがあります。また、転倒などの外傷を契機に、急激に症状が悪化するケースもあります。脊髄症の症状が完全に悪化してからでは、手術を受けても症状の回復が乏しい場合があり、重症化する前に手術を受けることが重要です。
手術は頚部の前方から行う方法と、後ろから行う方法があります。前方から行う方法は、頚椎椎間板ヘルニアと同様の前方除圧固定術で、後方から行う方法には、頚椎選択的後方除圧術、頚椎椎弓(ついきゅう)形成術などがあります。症状や画像検査での圧迫されている神経の状態などで手術方法が変わります。
頚椎後縦靭帯骨化症
1.病態と症状
後縦靱帯(こうじゅうじんたい)は頚椎から仙椎まで、椎体の後方を縦に走る靱帯です。脊柱管の前方に位置しています。この後縦靱帯が骨のように固くなり(骨化)、分厚く肥厚することによって、脊柱管内の脊髄が圧迫される病気が後縦靭帯骨化症です。明らかな原因はまだ分かっていませんが、同一家系での発生が数多く報告されており、遺伝的背景を有する疾患と考えられています。症状は脊髄が圧迫されることによって引き起こされる、脊髄症の症状です。頚部の痛みやこり感などの局所症状に加え、手足のしびれ、手指巧緻運動障害、歩行障害が出現します。初期は軽い症状から現れ、徐々に悪化することが一般的です。
2.診断・検査
頚椎症の診断には、問診による病歴や自覚症状の確認と身体診察を行います。検査は頚椎単純レントゲン写真やMRI、CT、脊髄造影検査などを行います。特に、頸椎単純レントゲン写真とCTで後縦靱帯骨化の有無を評価します。
3.治療
脊髄症の症状が出現していない、または症状が軽度であれば、まずは薬などによる保存療法を行います。その際、頚椎を強く伸ばす動作(過伸展(かしんてん))は避け、転倒には十分に注意が必要です。脊髄症の症状が明らかであり、進行性であれば、手術を実施します。手術は頚椎症と同様に、頚椎前方から行う方法(頚椎前方除圧固定術)と、後方から行う方法(頚椎椎弓形成術)があります。画像所見で、骨化している靱帯の範囲などにより、術式は選択されます。
腰部脊柱管狭窄
1.病態と症状
腰部脊柱管狭窄とは、脊柱管と呼ばれる神経の通り道が何らかの原因で狭くなり、神経組織(馬尾神経、神経根)が圧迫されることにより、下肢(かし)に症状を引き起こす疾患です。
脊柱管が正常より狭く成長することによって起こる、先天性(発育性)脊柱管狭窄と、加齢などによる後天性脊柱管狭窄に分けられますが、本書では、後者に関して述べます。
年を重ねることにより、椎間板に退行性変化(加齢による変化)が出現し、その変化が椎骨と椎骨の間の関節である椎間関節や、周囲の靱帯(黄色靱帯(おうしょくじんたい)など)に影響を及ぼし、変形性脊椎症と呼ばれる脊椎の変化が起こります。その加齢性の変化の結果、脊柱管に影響を及ぼすことによって、下肢に神経症状を引き起こす病気が後天性腰部脊柱管狭窄です。
症状は、圧迫されて障害を受ける神経によって異なります。神経根が障害される神経根型の場合、片足もしくは両足の下肢痛(いわゆる坐骨(ざこつ)神経痛)が起こります。馬尾神経が障害される馬尾型の場合は両足や殿部、肛門周囲のしびれや灼熱感(しゃくねつかん)、ほてりといった異常感覚が特徴です。また、残尿感などの膀胱直腸障害を伴うこともあります。神経根、馬尾神経ともに障害される混合型の場合、神経根型、馬尾型両方の症状が出現します。いずれの型でも、特徴的な症状として、間欠跛行(かんけつはこう)があります。下肢の痛みやしびれといった症状が、歩行によって現れ、悪化する症状です。この間歇跛行という症状は、姿勢による要素があることが特徴です。腰を伸ばして歩くと、下肢に痛みやしびれが出現し、歩きにくくなります。逆に腰を前に曲げ、しゃがみ込むことで症状が消失し、再び歩くことができるようになります。前かがみで運転する自転車は、いくらでも漕ぐことができますが、長い距離を休まずに連続して歩くことが難しくなります。
2.診断・検査
腰部脊柱管狭窄の診断には、問診による病歴や自覚症状の確認と身体診察を行います。特に、前述の間欠跛行はこの病気に特徴的な症状ですので、歩行負荷試験といって、患者さんと一緒に歩いて、下肢症状の出現を確認するといった検査を行うこともあります。ほかに同様の間欠跛行を起こす病気として、足の血管が狭くなる、閉塞性動脈硬化症(へいそくせいどうみゃくこうかしょう)もあります。腰部脊柱管狭窄症と合併して症状を引き起こす場合もあるため、足の血流の検査を行うこともあります。
画像検査として、腰椎単純レントゲン写真やMRI、CT、脊髄造影検査などを実施します。また、神経根型や混合型の腰部脊柱管狭窄の場合、神経根造影・ブロックという検査を行うこともあります。身体診察や画像所見から障害されていると思われる神経根を推定し、その神経にブロック(=麻酔)を行い、実際に痛みが取れるかどうか確認します。MRIで脊柱管狭窄の所見があっても、症状がないなど、画像所見と身体症状が一致しない場合があるため、ブロックは治療目的のほかに、診断のための検査としての目的があります。
3.治療
腰部脊柱管狭窄の患者さんの約4割は保存療法で改善するという報告があります。特に、痛みが主症状である神経根型の場合は、保存療法で改善しやすいとされています。一方、馬尾型の場合には、保存療法が無効とされています。保存療法は、各種痛み止め(一般的な消炎鎮痛剤、鎮痛補助薬など)や、プロスタグランディンE1製剤という、神経の血流を改善させる薬を使用します。ほかにコルセットや装具療法を行ったり、ブロック注射(神経根ブロック、硬膜外ブロックなど)を併用したりすることもあります。一般によく行われている牽引(けんいん)療法は、腰部脊柱管狭窄に対してはあまり効果がないとされています。
保存療法でも改善しない、日常生活に支障を及ぼす間欠跛行がある、足の麻痺がある、馬尾型や混合型で膀胱直腸障害がある場合には、手術療法が検討されます。手術療法は、除圧術(椎弓切除術、椎弓部分骨切り術など)が基本的に行われます。しかし、脊柱の不安定性(背骨がグラグラな状態)がある場合には、固定術を行うこともあります。金属製のスクリューなどのインプラントを用いて背骨を固定したり、インプラントは使用せずに、腸骨などの自分の骨を腰に移植して固定したりする方法(自家骨移植)があります。
腰椎椎間板ヘルニア
1.病態と症状
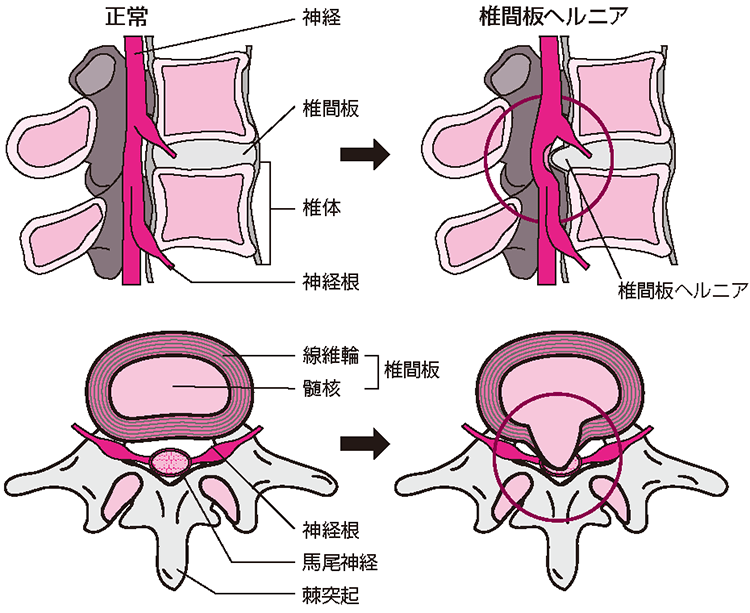
腰椎椎間板ヘルニアは、椎間板組織(髄核や線維輪)が後方の脊柱管に飛び出すことによって、神経根や馬尾神経を圧迫し、腰痛や下肢痛を引き起こす病気です(図2)。年齢層としては、20~40歳代に多く、活動性の高い男性に多い疾患です。腰痛と片足の下肢痛(いわゆる坐骨神経痛)が主症状です。症状が進むと、痛みだけではなく、足の脱力感・麻痺が出現することもあります。まれに、馬尾神経が強く圧迫されると、馬尾症状として尿閉などの膀胱直腸障害や、両足や会陰部(えいんぶ)の感覚異常が起こります。
2.診断・検査
腰椎椎間板ヘルニアの診断には、問診による病歴や自覚症状の確認と身体診察を行います。検査は腰椎単純レントゲン写真やMRI、CT、脊髄造影検査などを実施します。MRIは椎間板ヘルニアの状態がよく描出されるため、有用な検査です。ほかに神経根造影・ブロックを行う場合があります。症状がない無症候性のヘルニアをMRIで認める場合があり、身体所見と画像所見、ブロックなど複数の検査をもとに確定診断を行います。
3.治療
一般に、腰椎椎間板ヘルニア患者さんの約50%は2週間で、70%は6週間で症状が改善するとの報告があります。したがって、まずは安静と消炎鎮痛剤や各種鎮痛補助薬などの薬物による保存療法を行います。痛みが強い場合には、ブロック注射(神経根ブロック、硬膜外ブロックなど)を併用することもあります。しかしながら、前述の馬尾症状や高度な麻痺がある場合は、保存療法では改善しないため、手術療法が選択されます。また、6~8週間程度の保存療法で改善しない場合も、手術療法の適応となります。
手術療法は椎間板ヘルニア後方摘出術(髄核摘出術)が一般に行われています。背骨の後方に4~6㎝程度縦に皮膚切開をし、腰椎後方の骨の一部を削り、椎間板を摘出・除去する手術法です。最近では、脊椎内視鏡を用いて、2㎝程度の小さい創(きず)で同様の手術手技を行う、低侵襲(ていしんしゅう)手術も行われています(MED/内視鏡下椎間板摘出術)。
更新:2024.10.28
