痛くない麻酔
大阪母子医療センター
麻酔科
大阪府和泉市室堂町
麻酔とは――適切な全身麻酔の必要性
小さなお子さんが手術や検査を受けるためには、全身麻酔下に行われることが一般的です。全身麻酔を用いることによって、①鎮痛効果、②鎮静効果、③不動化(体の動きがない状態)が得られ、お子さんが痛みやストレスを感じることなく安全に手術を受けることが可能となります。
お母さんのお腹(なか)の中にいる赤ちゃんも、在胎28〜30週になると痛みを感じるようになります。新生児においては、浅い麻酔下で行われた外科手術によってストレス反応が増強し、術中、術後の合併症や死亡率が上昇すると報告されています。また新生児期に繰り返しの、あるいは長時間に及ぶ痛みの刺激は、その後の痛みに対する感受性や、痛みへの反応を変化させてしまう可能性も示唆されています。
さまざまな臓器が未成熟な新生児においても、手術や侵襲(しんしゅう)(体への負担が大きい)を伴う処置時には適切な麻酔が必要といえます。
麻酔の実際――麻酔導入前に痛い処置を行わないのが基本
家族や保護者と離れて1人で手術室に入室することは、お子さんにとって大きな不安と恐怖になります。通常手術室入室30分前にミダゾラムシロップという薬を飲んでいただきます。この内服によって少し眠くなった状態で手術室に向かうことができます。あるいは、眠っていなくても手術室に向かったことを覚えていないという効果が期待できます。何度も手術を受けなければならないお子さんの場合は特に有用といえます。小さなお子さんの場合、手術室入室後に、起きている状況で痛みを伴う処置をすることは基本的にありません。
手術室に着いたら、まずは口元にマスクをあてて、普段通りの呼吸をしていただきます。マスクを介してガスの麻酔薬である吸入麻酔薬(現在最も使用されるのはセボフルラン)を吸っていただくことで、すぐに入眠できます。この時点からが全身麻酔の開始となります。その後、麻酔深度が深くなり、痛みを感じなくなった時点で四肢(しし)から点滴を確保します。全身麻酔が効いてくると自分の呼吸が弱くなったり消失したりしますので、外から呼吸を助ける処置(気管挿管など)も行います。
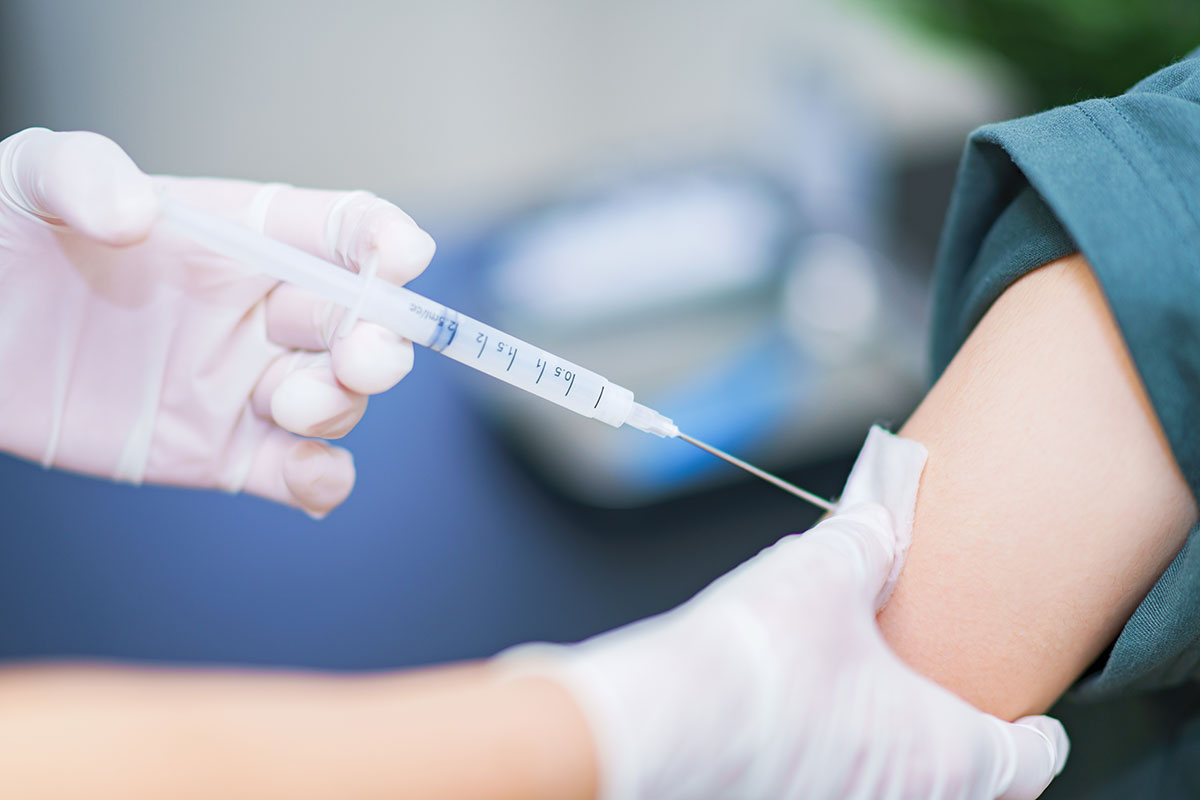
鎮痛、鎮静、不動化を維持するために、手術中は麻酔薬が持続的または間欠的に投与されており、手術の侵襲度や血圧、呼吸の状態をモニターしながら麻酔科医によって麻酔薬の投与量が常に調節されています。この麻酔維持法には、吸入麻酔薬を主体とする方法(ガスの麻酔薬を吸って肺から麻酔薬を取り込む方法)と静脈麻酔薬を主体とした方法(完全静脈麻酔〈total intravenous anesthesia/TIVA〉)の2通りがあります。お子さんの麻酔時には各麻酔法に長所と短所があります(表1)。どちらの麻酔方法を選択するかは、お子さんの手術内容や状態に応じて担当麻酔科医が検討しています(表2)。

術中の鎮痛――痛みを感じない麻薬の使用
術中の侵襲(痛みを伴う手術操作など)に対して、十分な鎮痛を行うことは麻酔管理の上で基本となります。侵襲が小さい手術の場合には、吸入麻酔薬による鎮痛効果のみで管理することが可能です。しかし、大きな手術侵襲に対して吸入麻酔薬のみで対応しようとすると、吸入麻酔薬濃度を上げる必要があります。この場合、心収縮抑制や血管拡張作用などの吸入麻酔薬による副作用が強く現れて血圧が低下する場合があり、手術を継続することができません。このような場合は、強い鎮痛作用を有しながら、血圧への影響が少ない麻薬を使用します。現在、頻用(ひんよう)されている麻薬はフェンタニルです。フェンタニルの鎮痛効果は非常に強く、循環への悪影響が少ないですが、たくさんの量を使用すると副作用も出ます。代表的な副作用は呼吸抑制や嘔気(おうき)・嘔吐(おうと)が挙げられます。また多くの量を投与することや長時間の持続投与、肝機能障害を伴う症例では麻酔からの覚醒遅延を起こす可能性もあります。
国内においてもレミフェンタニルの使用が可能となりました。レミフェンタニルはフェンタニルと同等の鎮痛効果を有しながら、context-sensitive half-time(薬物投与を中止後に、その血中濃度が半減するまでの時間)が短く、しかも投与時間に左右されず短いという特徴を有します(図)。さらに薬が代謝(分解されて薬の作用が消失すること)されるのに必要な臓器(肝臓や腎臓など)が未熟である新生児・乳児ではフェンタニルを使用しにくかったのですが、レミフェンタニルは新生児や乳児においてもcontext-sensitive half-timeが短いのが大きな特徴です。年齢にかかわらず、麻薬による術後の呼吸抑制を気にすることなく、術中の疼痛(とうつう)(痛み)に対して十分な対応が可能となります。つまり、術後に麻酔から覚醒させ十分な呼吸機能の回復を要する症例の麻酔維持には有用となります。一方で、「切れ味が良い(麻薬の効果が速やかに切れる)」ために、投与終了後は早期に疼痛が生じる可能性が高いので、あらかじめ別の鎮痛薬を投与しておく必要があります。
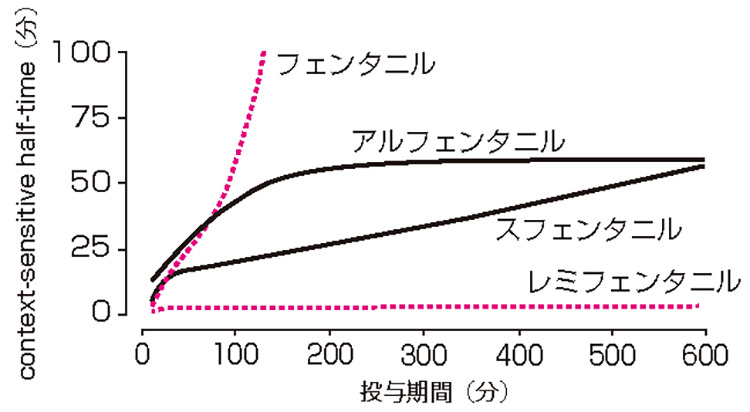
※context-sensitive half-timeとは、薬物投与を中止後に、その血中濃度が半減するまでの時間のことです。フェンタニルは投与時間が長くなるほど、context-sensitive half-timeが長くなりますが、レミフェンタニルは投与時間に関わらずcontext-sensitive half-timeが非常に短いことがわかります。
(出典:Egan TD et al: Anesthesiology 1993;79:881-92を改変)
術後鎮痛――痛みを取り除く麻酔
術中に使用した麻薬などの静脈麻酔薬も、術後急性期にはその作用が残存するため、鎮痛が得られることがあります。また、術中から術後鎮痛を考慮した鎮痛薬を使用している場合があります。必要な鎮痛効果と手術部位によってその手法が変わります。
①硬膜外鎮痛法
この鎮痛法は術後に強い疼痛が予想される症例に対して施行します。この方法は、硬膜外腔(こうまくがいくう)というスペース(脊髄(せきずい)を覆う硬膜の外側にある空間)に細いカテーテル(菅(くだ))を挿入し、カテーテルを介して術中・術後に局所麻酔薬を持続的に硬膜外腔に注入するという方法です。
成人では全身麻酔導入前に行う処置ですが小児では全身麻酔導入後に行います。これにより非常に有効な鎮痛効果が得られます。硬膜外腔にフェンタニルなどの麻薬を局所麻酔薬と併用して注入することでより強い鎮痛効果が得られますが、同時に麻薬の副作用である嘔気・嘔吐の発生頻度も増すことがあり、お子さんの症状や状態に応じて適切な薬内容を検討する必要があります。当センターでは体重15㎏以上のお子さんにおいて、必要な場合に硬膜外麻酔による鎮痛を行っています。
②仙骨硬膜外麻酔
下肢(かし)手術や下腹部の手術で、術後早期の疼痛対策として頻用されています。仙骨裂孔(せんこつれっこう)を穿刺(せんし)点(針を刺す部分)として硬膜外腔に局所麻酔薬を注入します。多くの場合カテーテルは挿入せずに、手術前に1回、局所麻酔薬をボーラス投与(ある程度の量の薬などを短時間で一気に投与すること)していることが多いです。これにより6〜8時間は鎮痛効果の継続が期待できます。
③末梢神経ブロック
局所麻酔を全身麻酔と併用することによって、全身麻酔薬の投与量を少なくできます。それによって、全身麻酔薬による副作用を減じることが可能となります。また、術後の鎮痛効果にも優れていることから、小児においては、以前より局所麻酔薬を用いた末梢(まっしょう)神経ブロックが積極的に行われてきました。神経ブロックの手技は、かつては針が筋膜を貫く感触を頼りに麻酔科医の感覚に頼って行われてきました。近年はエコー(超音波)の発展により、エコーガイド下に神経ブロックを行うようになってきました。エコーガイド下で行うことによって、より少ない局所麻酔薬の投与量でより確実に神経ブロックを行うことが可能となり、血管の誤穿刺などの合併症発生も少なく、安全に神経ブロックを施行できるとされています。
当センターでは、おへそ周囲に術創部(じゅつそうぶ)(手術のために切開する創(きず))が加えられる手術に対して腹直筋鞘(ふくちょくきんしょう)ブロックを、鼠径(そけい)ヘルニアや陰嚢水腫(いんのうすいしゅ)、停留精巣に対する手術には腸骨鼠径・腸骨下腹神経ブロックを、前腹壁に創が及ぶ手術には腹横筋膜面ブロックを、その他大腿神経ブロックや胸部傍脊椎ブロックなど多くの神経ブロックを施行しています。
④経静脈的自己調節鎮痛法(intravenous patient-controlled analgesia/IV-PCA)
小さなお子さんや、何らかの理由で前述の鎮痛法が困難で術後疼痛が強いお子さんの場合は、点滴によって持続的に鎮痛薬を投与し、痛いときに介助者や自らが追加投与することができる方法です。この場合に頻用されるのはフェンタニルという麻薬です。強い鎮痛作用を有しますが、投与量が過剰になると息が止まったり、嘔気・嘔吐が強く出たりする可能性があります。フェンタニルは鎮静作用も有しますから、適切な投与による鎮痛・鎮静作用により術後は穏やかに眠れる経過をとることが可能になります。
お子さんの手術において、術中はもちろん術後も「痛くない麻酔」を心掛けています。今後とも、より安全で苦痛の少ない周術期(術前・術中・術後)を提供したいと思います。
更新:2024.10.04
