血液のがんって、どんな病気ですか?
滋賀県立総合病院
血液・腫瘍内科
滋賀県守山市守山
血液のがんの種類は?
「悪性(あくせい)リンパ腫(しゅ)」、「白血病」、「多発性骨髄腫(たはつせいこつずいしゅ)」が三大血液がんと呼ばれており、それぞれ病態や治療法が異なります。
悪性リンパ腫
血液がんの中で最も患者数が多いのが、悪性リンパ腫です。
悪性リンパ腫は、白血球のなかのリンパ球ががん化する病気で、幅広い年齢での発症がみられます。がん化したリンパ球は、リンパ節などで増殖し腫瘤(しゅりゅう)を形成したり、さまざまな臓器に進展して機能障害をきたしたりします。
白血病
若い世代、特に未成年がかかるがんのうち、最も多いのが白血病です。しかし白血病が若い世代だけのがんということではなく、白血病患者全体の7割以上を60歳以上の高齢者が占めています。
白血病は、骨髄の中にある造血幹細胞(ぞうけつかんさいぼう)ががん化し増殖することにより、正常な赤血球や血小板、白血球が作られなくなる病気です。その結果、動悸(どうき)・息切れなどの貧血症状や歯肉などからの出血症状、発熱などの感染症状などが出てきます。
多発性骨髄腫
多発性骨髄腫は、骨髄の中の形質細胞ががん化する病気で、高齢者に多くみられるのが特徴です。骨髄腫細胞が産生するさまざまな物質により、骨が溶けて弱くなり骨折したり、腎(じん)機能の障害をきたしたりします。骨折を機に整形外科を受診して、発症が分かることもあります。
どんな治療法があるの?
いずれの疾患においても、最終的な治療法として「造血幹細胞移植療法が適応になるか」を念頭におきます。その上で、複数の抗がん剤を組み合わせた多剤併用療法による治療計画を立てます。
悪性リンパ腫の主な治療は化学療法です。標準治療である「R-CHOP(アールチョップ)療法」は、分子標的薬と細胞障害性抗がん剤を組み合わせた治療で、多くの悪性リンパ腫の初期治療として使用します。吐き気や血球減少など、副作用の程度が軽ければ外来治療も可能で、通常3〜4週間を1コースとして数コース行います。
白血病の治療は、急性/慢性、骨髄性/リンパ性等のがん化した細胞の性質によって異なります。急性白血病の場合は、骨髄性/リンパ性いずれにおいても多剤併用療法による化学療法を行い、がん化した造血幹細胞を破壊します。同時に正常な細胞も減ってしまうため、輸血や感染症を予防するための無菌室の使用が必須となります。
慢性骨髄性白血病の場合は、分子標的薬による内服治療が中心となります。慢性リンパ性白血病は比較的ゆっくりと進行していく疾患であり、病気の進行の程度や症状に応じて、経過観察するか治療を導入するか判断します。
多発性骨髄腫は近年、新規薬剤の登場や治療法の開発により治療成績は格段に進歩してきており、長期に生存される患者さんが多くなっています。
治療は、自家移植(自分の造血幹細胞を使う治療)が可能な65歳以下の患者さんと、自家移植が困難な66歳以上もしくは65歳以下でも基礎疾患等のため自家移植が行えない患者さんとでは治療方針が変わってきます。特に、高齢の患者さんには、生活の質を重視した、外来での投薬を中心とした治療を選択します。
移植治療とは、どんな治療?
移植には、前述した自分の細胞を使う「自家移植」と、家族や骨髄バンクなどから提供される自分以外の細胞を用いる「同種移植」があります。いずれの移植でも、移植前にがん化した細胞を徹底的に減らすため、強力な抗がん剤治療を行います。同時に自分の正常な造血幹細胞もなくなってしまうため、あらかじめ採取した自分の造血幹細胞や、自分以外から提供された造血幹細胞を用いることによって、造血を回復します。
さらに同種移植では、造血の回復のほか、新たな免疫能を得るという目的があります。強力な抗がん剤治療でも残ってしまったがん化した細胞を、自分以外の細胞から得られる新たな免疫能によって駆逐するという考えです。特に再発難治性の血液がんに対しては、後者の効果を期待して、同種移植が選択されます。

Class100(ISO5)2床、Class1000(ISO6)6床を有する無菌治療エリア
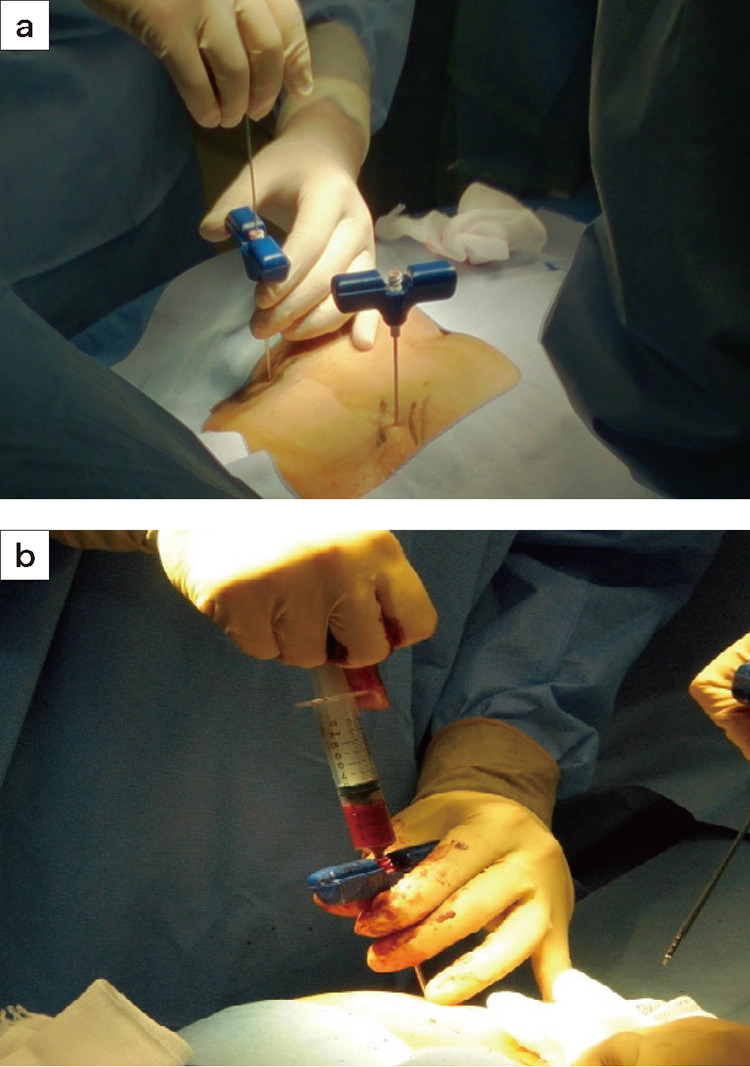
骨髄検査
骨髄は骨の内側にある柔らかい組織で、白血球、赤血球、血小板などを作っています。骨髄検査とは、特別な針(穿刺針(せんしばり))で骨髄組織の一部を吸引採取する検査で、血液をつくる能力や血液疾患の原因、さらに腫瘍(しゅよう)細胞の有無を調べます。血液疾患が疑われたら避けることができない検査です。診断のためだけでなく、治療効果の判定など複数回行うこともあります。
採取は、おしりの骨(腸骨)から行うのが一般的です。うつ伏せ、もしくは横向きになって、背部から皮膚と骨の表面に局所麻酔を行ったあと腸骨に穿刺します。局所麻酔のときに少し痛みがあります。また、吸引時にも瞬間的な痛みがあります。検査自体は15分程度で終わります。検査による合併症もまれです。外来でも可能な検査で、検査終了後安静ののち、問題がなければ帰宅できます。
更新:2024.10.07
